Met behulp van echografie kan de zwangerschap vrij vroeg worden vastgesteld. Veel aanstaande moeders hebben veel vragen over hoe dergelijk onderzoek wordt uitgevoerd en of het gevaarlijk kan zijn voor hun baby. Dit artikel helpt je erachter te komen.
Voors en tegens van onderzoek
Momenteel is er een grote verscheidenheid aan echografische methoden waarmee u zelfs in de vroegste stadia een zwangerschap kunt vaststellen. Screening is aangewezen voor alle vrouwen die het vermoeden hebben dat ze binnenkort moeder zullen worden. Dit onderzoek is buitengewoon belangrijk en noodzakelijk.
Echografie is basis bij het vaststellen van zwangerschap. Het is verplicht om het in bepaalde stadia van de foetale groei uit te voeren. Hiermee kunt u de dynamiek van de intra-uteriene ontwikkeling volgen en verschillende anomalieën en afwijkingen in de vroegste stadia identificeren.

Er kleven echter ook nadelen aan deze procedure. Natuurlijk behoort de menselijke factor bij hen.
Europese artsen hebben ontdekt dat de discrepantie in de beoordeling van de verkregen resultaten 20% kan bedragen. Dit is een vrij hoog percentage, vooral als het gaat om zwangere vrouwen en hun ongeboren baby's.
Ook bij een echo door de vagina is er een risico op infectie van de baby. Er moet meteen worden opgemerkt dat deze situatie uiterst zelden voorkomt en volledig afhangt van de competentie van de arts die dit onderzoek uitvoert. Als de dokter de juiste ervaring en opleiding heeft, is een dergelijke situatie bijna onmogelijk.
Aanstaande moeders moeten onthouden dat echografie een van de verschillende diagnostische methoden is en door een persoon wordt uitgevoerd. Dit impliceert dat de verkregen resultaten niet 100% betrouwbaar zijn. In sommige gevallen komen ze niet helemaal overeen met de echte gezondheidsindicatoren van de aanstaande moeder en baby. In dit geval is het vereist verplichte hercontrole en onderzoek met een andere specialist.
Soorten
Vroege echografietechnieken kunnen heel verschillend zijn. De keuze van het onderzoek hangt grotendeels af van het niveau van het materiaal en de technische basis van de medische instelling. Het moet gezegd worden dat de laatste tijd zelfs de meest gewone gynaecologische poliklinieken in het district zijn uitgerust met vrij moderne apparaten.
Veel aanstaande moeders weten niet welke methode het beste is om zwangerschap in de vroege stadia op te sporen. Deze keuze is individueel en hangt af van elke specifieke situatie. Meestal is de eerste echografietechniek verplicht overeengekomen met de verloskundige-gynaecoloog, die de vrouw zal begeleiden tijdens de hele periode van haar zwangerschap.
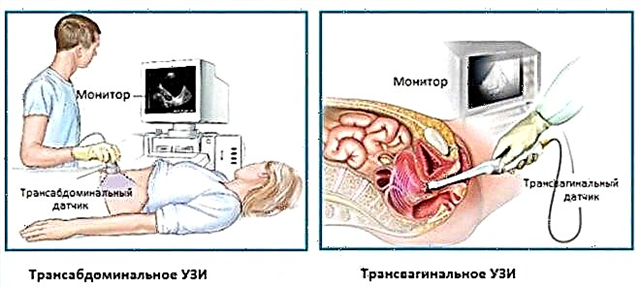
Met verschillende soorten sensoren kunnen onderzoeken worden uitgevoerd. Dokters bellen een vaginaal sondeonderzoek transvaginale Echografie. U kunt ook via de maag onderzoek doen. Deze methode wordt genoemd transabdominaal.
De behoefte aan een echografie van de baarmoeder of het bekken wordt individueel bepaald door de verloskundige-gynaecoloog. Hiervoor worden alle pathologieën van de geslachtsorganen van een zwangere vrouw beoordeeld. De arts die de toekomstige moeder in de toekomst zal observeren, stelt tijdens deze periode het noodzakelijke diagnostische schema voor haar op. In de meeste gevallen worden in de regel gecombineerde onderzoeksmethoden gebruikt.
Welke indicatoren worden geëvalueerd?
Aanstaande moeders moeten verschillende basisconcepten begrijpen die worden gebruikt door zowel echoscopisten als verloskundigen-gynaecologen. Ze gebruiken vaak de term 'Obstetrische zwangerschapsduur'... Dit concept impliceert de term voor de ontwikkeling van de foetus. Het wordt altijd berekend in weken en dagen, niet maandelijks.
Veel artsen van echografische diagnostiek gebruiken de term "embryonale term", wat de aanstaande moeder aanzienlijk in verwarring brengt. Er moet aan worden herinnerd dat alleen de verloskundige berekeningsmethode wordt gebruikt om de zwangerschapsduur te schatten. Moderne ultrasone apparaten berekenen het automatisch volgens de basisparameters die worden ingevoerd voordat deze onderzoeksprocedure wordt uitgevoerd. Verder de verloskundige term wordt ook gebruikt om het verloop van de zwangerschap te beoordelen.
Echoscopisch onderzoek in de vroegste periode van intra-uteriene ontwikkeling wordt gedaan voor:
- de vestiging van een zwangerschaps-ei in de baarmoederholte, wat zwangerschap betekent;
- het bepalen van het ontwikkelingsstadium van het embryo tijdens zijn ontwikkeling;
- het identificeren van specifieke tekenen van een "bevroren" zwangerschap;
- het vaststellen van verschillende overtredingen en intra-uteriene afwijkingen.
Over het zwangerschaps-ei
Het wordt ook wel vruchtbaar genoemd. Dit is een kenmerkend criterium dat aangeeft dat een vrouw zwanger is. Meestal kan het pas worden gedetecteerd na vijf weken intra-uteriene ontwikkeling. Sommige gekwalificeerde en ervaren professionals kunnen de aanwezigheid van een zwangerschaps-ei in de baarmoeder al na 3 weken detecteren.
Meestal kunt u tijdens deze periode instellen zwangerschapsduur met een fout van ongeveer 1 week. Het is in dit stadium buitengewoon moeilijk om eventuele afwijkingen in de ontwikkeling te identificeren. De eerste echo laat alleen zwangerschap zien, maar kan niet alle ontwikkelingsanomalieën bij de foetus identificeren. Hun artsen bepalen iets later - in het 2e en 3e trimester van het krijgen van een baby.
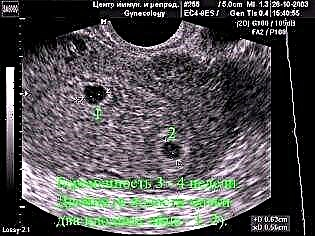
Deskundigen evalueren verschillende basisparameters die in de vroegste stadia van de zwangerschap zijn geïdentificeerd.
Ze stellen artsen in staat te begrijpen of de intra-uteriene ontwikkeling van de foetus normaal is. De ontwikkeling van het embryo kan worden bepaald door de diameter te bepalen. Hiervoor is in de regel slechts één meting voldoende.
Met de gemiddelde diameter kunt u de grootte van het zwangerschapsei nauwkeuriger bepalen. Hiervoor zijn minimaal drie metingen nodig. Veel moeders zijn geïnteresseerd in waarom het ook onmogelijk is om slechts één parameter te meten. Een dergelijk onderzoek is niet informatief en maakt het niet mogelijk om een nauwkeurig resultaat te verkrijgen.
Als het zwangerschaps-ei 4 weken en drie dagen na de eerste dag van de laatste menstruatie wordt bepaald, is de grootte meestal 2-3 mm. Na 5-6 weken intra-uteriene ontwikkeling vanaf dezelfde dag van berekening, neemt de diameter al toe tot 0,5 cm, dus de definitie van deze parameter is vrij informatief en stelt u in staat om de dynamiek van de foetale groei te volgen.
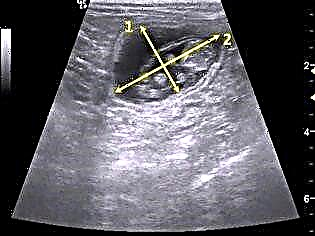
Deze indicatoren zullen ook aanstaande moeders helpen om de geschatte menstruatieperiode van de zwangerschap te berekenen. Meestal noemen artsen deze term de verloskundige periode, maar in de eerste weken van het baren van een ongeboren kind. In dit geval, om de menstruele leeftijd te bepalen, tel 30 op bij de gemiddelde diameter van de eicel (in mm) Als deze gemiddelde diameter groter is dan 16 mm, dan wordt 35 opgeteld bij de waarde.
De groei van het zwangerschaps-ei in het eerste trimester is vrij snel. Deze functie is te wijten aan de natuur. Het is in de vroegste stadia van de ongeboren baby dat alle vitale organen worden gelegd. Deze tijd is erg belangrijk voor elk kind.
Het zwangerschaps-ei groeit elke twee dagen met een snelheid van 1,8-2 mm van 4 tot 9 weken intra-uteriene ontwikkeling. Opgemerkt moet worden dat deze indicator voor het beoordelen van de ontwikkeling van de toekomstige baby niet wordt beoordeeld, maar informatief is.
Artsen identificeren verschillende klinische situaties die aanstaande moeders zouden moeten waarschuwen. Als bij een grootte van 15 tot 25 mm het zwangerschaps-ei niet wordt gedetecteerd in de baarmoederholte, kan dit een teken zijn van een "bevroren" zwangerschap. Dit symptoom is buitengewoon ongunstig. Als deze situatie zich heeft voorgedaan, moet een zwangere vrouw in de eerste plaats niet in paniek raken. In dit geval is het vereist verplichte echografische controle na 7 dagen.
Als de grootte van de eicel gedurende een bepaalde periode te groot is, dan is dit ook een buitengewoon ongunstig symptoom. Artsen geloven dat dit een manifestatie kan zijn van het pathologische verloop van de zwangerschap. Deze toestand doet zich voor wanneer Bevroren zwangerschap of bij leeg ei-syndroom... Alleen verloskundigen-gynaecologen detecteren deze pathologieën. In dit geval is het categorisch onmogelijk om op slechts één echografisch resultaat te vertrouwen.
De grootte van de eicel zou in de loop van de tijd matig moeten toenemen. Als het tegenovergestelde proces wordt waargenomen, kan dit een indirect teken zijn van laag water. Opgemerkt moet worden dat de hoeveelheid vruchtwater met behulp van echografie veel later wordt bepaald. Gewoonlijk wordt een dergelijke studie pas uitgevoerd na 18-20 weken intra-uteriene ontwikkeling van de foetus.
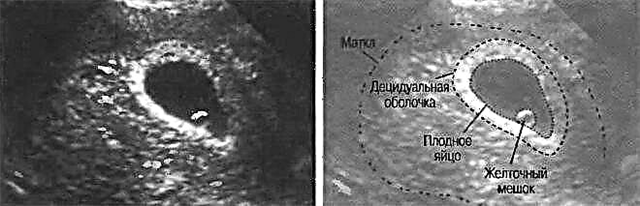
Over de dooierzak
Deze anatomische formatie verschijnt zelfs vóór de volledige vorming van het embryo. Artsen beschouwen het verschijnen van dit klinische teken als een betrouwbare bevestiging van de aanwezigheid van baarmoederzwangerschap in het vrouwelijk lichaam. Sommige ongekwalificeerde specialisten op het gebied van echografische diagnostiek kunnen zich in dit stadium vergissen en geen buitenbaarmoederlijke zwangerschap "zien".
De dooierzak bevindt zich tussen het chorion en het vruchtwater. In de toekomst zullen uit deze anatomische structuren de placenta en de foetale membranen zich ontwikkelen. De specifieke plaats waar de dooierzak zich bevindt, wordt genoemd chorionische ruimte.
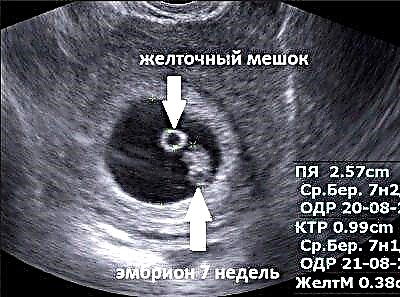
De grootte van deze formatie hangt samen met de parameters van het zwangerschaps-ei. Als de eicel 0,5 cm groot is, kan de dooierzak ongeveer 6 mm zijn. Een variant van de norm kan worden beschouwd als een maat van 3 tot 5 mm.
De grootste maat van de dooierzak is 10 weken intra-uteriene ontwikkeling. Tegen deze periode groeit het tot 0,5 cm. In de toekomst neemt deze formatie ook deel aan de organogenese - de darmen van het ongeboren kind worden daaruit gevormd.
Over amnion
Artsen beschouwen deze formatie als een speciaal membraan (schaal), dat zich in de eicel bevindt. In de regel is deze anatomische formatie duidelijk zichtbaar tot 11-12 weken intra-uteriene ontwikkeling van de foetus. Tijdens deze zwangerschapsperiode is de grootte van de foetus ongeveer 5-7 mm. De volledige voltooiing van de vorming van de membranen vindt pas aan het einde van de 16e week van intra-uteriene ontwikkeling plaats.

Naast de dooierzak, amnion en eicel bepalen echoscopisten een aantal andere belangrijke indicatoren. Een van deze parameters is bepaling van de coccygeale-pariëtale grootte. Deze indicator wordt in de conclusie in enkele letters beschreven. Het kan KTP of CRL worden genoemd.
Met de KTP-parameter kunt u bepalen embryo lengte. Opgemerkt moet worden dat echoscopisten bij het bepalen van deze indicator vaak verschillende fouten maken. In sommige gevallen kunnen technische fouten van de apparaten ook tot een onjuist resultaat leiden. Opgemerkt moet worden dat dit gebeurt in gevallen waarin verouderde apparatuur wordt gebruikt voor echografische diagnostiek of een onervaren arts het onderzoek uitvoert.
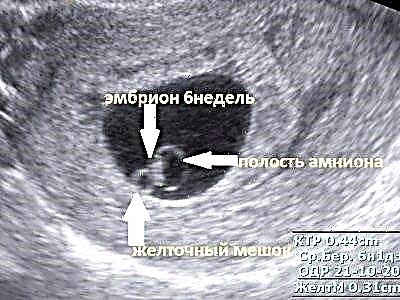
Met behulp van een correct gedefinieerde coccygeale-pariëtale grootte is het mogelijk om te bepalen exacte zwangerschapsduur... De nauwkeurigheid van de bepaling kan in dit geval zelfs 3-5 dagen zijn. Als de grootte van de eicel al 0,5-1 cm is, kan ook de onmiddellijke grootte van het embryo worden bepaald, die gelijk wordt aan 1-2 mm. In de toekomst groeit de toekomstige man elke dag met een snelheid van ongeveer 1 mm.
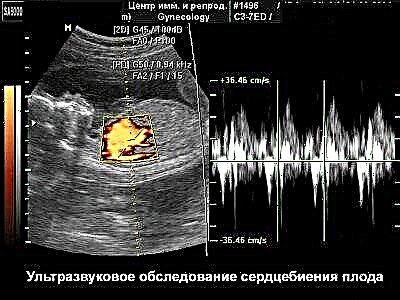
Over hartslag
Foetale hartslag is een ander kenmerkend criterium dat wordt bepaald tijdens de vroege zwangerschap. Deze indicator is buitengewoon belangrijk. Foetale circulatie helpt bij het beoordelen van de groei en ontwikkeling ervan. Het is mogelijk om de hartslag bij de foetus al bij een zwangerschapsduur van 6 weken te bepalen.

Soms wordt deze indicator mogelijk niet bepaald. Ook in dit geval moet u niet in paniek raken. In zo'n situatie is een tweede echo nodig. Het wordt meestal na 4-6 dagen uitgevoerd.
De hartslag neemt toe naarmate het embryo groeit. Tot 6 weken intra-uteriene ontwikkeling is dit cijfer gewoonlijk 100-116 slagen per minuut. In week 9 stijgt de hartslag tot 145-160 slagen per minuut. Na 9 weken begint dit cijfer licht te dalen.

Een afname van de hartslag in de vroege stadia van intra-uteriene ontwikkeling is meestal een ongunstige indicator. Artsen noemen deze aandoening bradycardie... Het verschijnen van dit symptoom kan wijzen op een pathologisch verloop van de zwangerschap en zelfs op het "vervagen" ervan. Elke verlaging van de hartslag vereist een dringende interventie door gynaecologen.
In de vroege stadia van de zwangerschap kan bradycardie aan de hand van verschillende criteria worden bepaald:
- als de coccygeale-pariëtale grootte minder is dan 0,5 cm en de hartslag minder is dan 80 slagen per minuut;
- als de coccygeale-pariëtale grootte van 0,5 cm tot 9 mm is en de hartslag minder dan 100 slagen per minuut is;
- als de coccygeale-pariëtale grootte 1-1,5 cm is en de hartslag niet hoger is dan 110 slagen per minuut.
Over het halsgebied
Kraagmaat is een andere indicator die wordt gebruikt om de grootte van het embryo te bepalen. Zo'n anatomische formatie is een verzameling lymfe die zich tussen de huid en de zachte weefsels van het embryo bevindt. De normale parameters van deze zone zijn een belangrijk criterium voor het beoordelen van verschillende chromosomale pathologieën die zich bij de foetus kunnen ontwikkelen.
De bepaling van deze indicator wordt in de regel na 11-14 weken uitgevoerd. Deze test maakt deel uit van genetische screening. Ook voor aanvullende diagnostiek wordt een aantal biochemische onderzoeken uitgevoerd. Dit helpt om de aanwezigheid van genetische afwijkingen in het vrouwelijk lichaam vast te stellen.
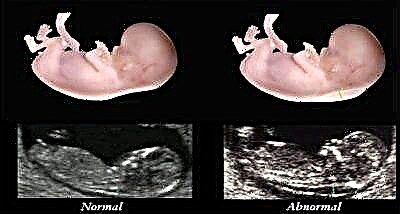
Het is erg belangrijk om tijdens een bepaalde zwangerschap onderzoek te doen. Alleen een tijdige beoordeling van de resultaten stelt ons in staat de werkelijke toestand van de foetus in de baarmoeder te beoordelen. Op een later tijdstip wordt een andere indicator gebruikt. Het wordt de nekrol genoemd.
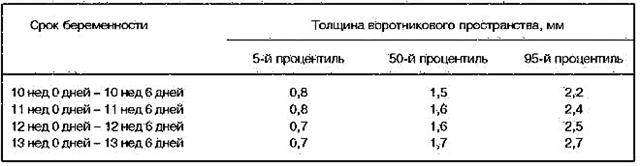
De meting van de dikte van de kraagzone wordt vergeleken met de coccygeale-pariëtale grootte, gelijk aan 45-84 mm. Naleving van de tijdcriteria is erg belangrijk en is te wijten aan de fysiologische ontwikkeling van het lymfestelsel. Het metabolisme in de lymfe is erg snel. Normaal gesproken is de dikte van de kraagzone in deze periode van zwangerschap 3 mm. De pathologische waarde kan worden beschouwd als een grootte van 0,5 cm na 16-18 weken en meer dan 6 mm na 19-24 weken.
Over het neusbeen
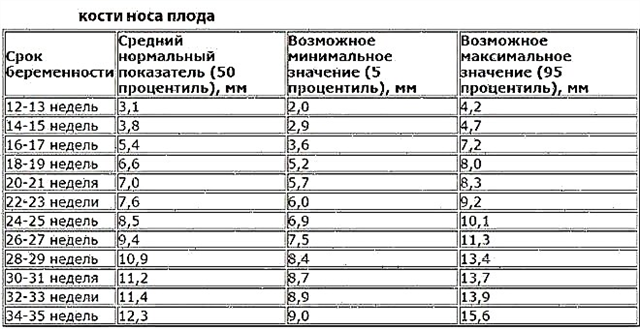
Het neusbot is een andere indicator die artsen in de zeer vroege stadia van de zwangerschap evalueren. Zo'n onderzoek helpt om verschillende genetische afwijkingen te identificeren, waaronder de ziekte van Down in de vroegste stadia. Gewoonlijk wordt de grootte van het neusbot bij de foetus na 11-14 weken bepaald. Als het ongeboren kind tegen die tijd geen neusbot heeft of minder dan 2,5 mm, dan kan dit het eerste teken zijn van de ziekte van Down.
Hoe vaak kun je het doen?
Verloskundigen-gynaecologen identificeren verschillende belangrijke perioden van de vroegste periode van het baren van een kind, waarin onderzoek nodig is. Het eerste onderzoek kan al binnen 2-5 weken vanaf het moment van conceptie worden uitgevoerd. Artsen noemen deze periode van ontwikkeling van de ongeboren baby de conceptiefase of concept. In de regel is de echo op dit moment slechts indicatief.
De volgende fase is embryonaal. Het treedt op na 6-10 weken intra-uteriene ontwikkeling van de ongeboren baby. Op dit moment is de foetus al vrij goed gedefinieerd in de baarmoeder. Aan het einde van 10 en tot 12 weken gaan de laatste fasen van de hoofdontwikkeling van de ongeboren baby voorbij. Het eerste proces van het leggen van de interne organen en systemen van de baby is meestal voltooid.Artsen noemen deze fase foetaal.
Uit de recensies van veel moeders blijkt dat de eerste echo voor hen het meest betekenisvol en opwindend was. Het was tenslotte in die tijd dat de dokter hun de zin vertelde dat ze binnenkort moeder zouden worden.
Veel zwangere vrouwen benadrukken ook het belang van een echografie in de vroegste stadia van ontwikkeling in de baarmoeder van hun ongeboren baby.
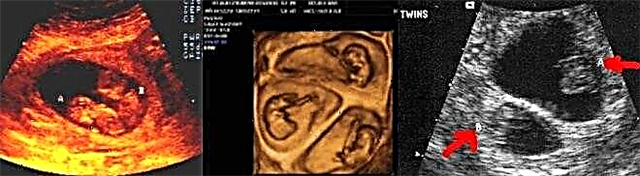
Tekenen van meerlingzwangerschap
Gewoonlijk is het pas na 8-12 weken intra-uteriene ontwikkeling mogelijk om de aanwezigheid van een tweeling in de baarmoeder nauwkeurig te identificeren. In dit geval zijn verschillende embryo's goed gedefinieerd in de baarmoeder. Ze kunnen zich in een groot aantal verschillende delen van de baarmoederruimte bevinden. Het hangt ervan af waar de implantatie precies heeft plaatsgevonden.
Het is mogelijk om de hartslag van een tweeling in de regel iets later te bepalen dan tijdens de zwangerschap met één baby. Het is mogelijk om een hartslag vast te stellen, maar het is een vrij moeilijke taak om te differentiëren hoeveel harten er kloppen. Gewoonlijk wordt het tweede of derde hart pas hoorbaar tegen de 20e week van de zwangerschap. In de vroege stadia zijn verschillende pathologieën vrij moeilijk te bepalen bij tweelingen.
Is het schadelijk voor de foetus?
Er zijn enorm veel meningen en verschillende mythes rond de echo. Veel aanstaande moeders maken zich zorgen over de mogelijke schade die deze studie kan toebrengen aan de baby. Er zijn momenteel geen betrouwbare gegevens over het uitgesproken negatieve effect van echografie op de zich ontwikkelende foetus.
Echoscopie wordt in veel landen uitgevoerd. Deze methoden maken het mogelijk om verschillende pathologieën van zwangerschap zo vroeg mogelijk te identificeren. Genetische screening was niet mogelijk geweest zonder echografische diagnostiek.
Als de aanstaande moeder gevallen van chromosomale aandoeningen in verwantschap heeft gehad, is een echografie ook een noodzaak.
Als een vrouw ziekten van de geslachtsorganen heeft, kan een transvaginale echografie tijdens de vroege zwangerschap ervoor zorgen dat ze een kleine hoeveelheid bloed uit het geslachtsorgaan krijgt. Deze aandoening kan niet leiden tot complicaties voor de foetus. Het is echter de moeite waard eraan te denken dat als de geslachtsziekten van een vrouw zich in de acute fase bevinden, voordat het onderzoek wordt uitgevoerd ze moeten zonder mankeren worden genezen.


Als de aanstaande moeder een soort ontstekingsziekte heeft, kan transvaginaal onderzoek ook tot een aantal complicaties leiden. Sommige vrouwen hebben een andere afscheiding na echografie. Hun uiterlijk is voornamelijk mogelijk met acute colpitis of vaginitis, die zich in het stadium van exacerbatie bevinden.
Als een zwangere vrouw onaangename symptomen heeft in het perineale gebied, moet ze haar arts hierover zeker waarschuwen voordat ze het onderzoek uitvoert.
Bij alle zwangere vrouwen moet in de vroegste stadia een echo worden gemaakt. Dit maakt het niet alleen mogelijk om zwangerschap tijdig op te sporen, maar ook om de pathologische aandoeningen van de aanstaande moeder te bepalen.
Vaak is dergelijk onderzoek het ook niet waard. Voor een echo zijn er bepaalde gereguleerde deadlines.
Zie de volgende video voor het belang van echografie tijdens de vroege zwangerschap.



