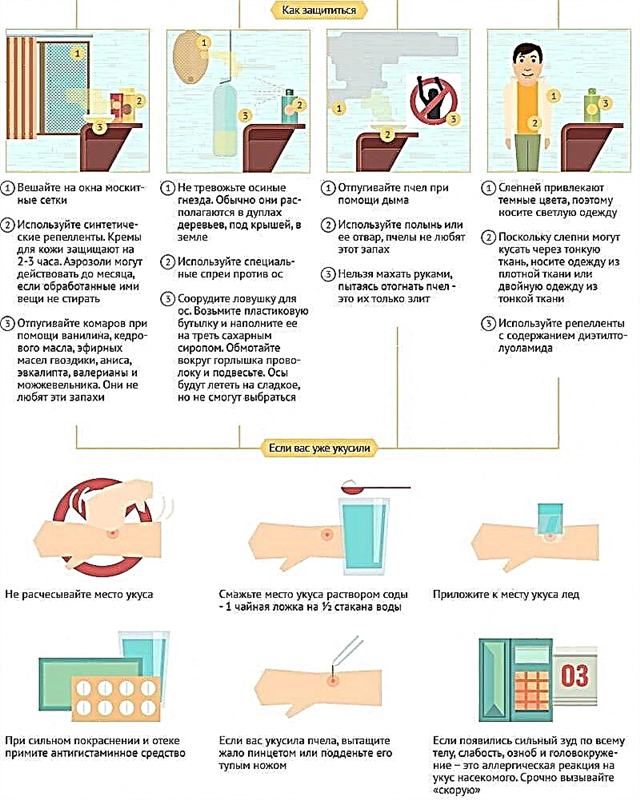
Het eerste protocol van in-vitrofertilisatie is vaak niet succesvol. Zwangerschap komt in ongeveer de helft van de gevallen niet voor. Er is ook een grote kans op een gemiste zwangerschap of een vroege miskraam. Daarna rijst een redelijke vraag, wanneer kunt u het opnieuw proberen. We zullen hierover praten in ons artikel.
Waarom mislukken pogingen?
Als een IVF-poging mislukt, is het belangrijk om vast te stellen wat de echte reden is waarom de zwangerschap niet heeft plaatsgevonden. Het hangt af van welke factor of combinatie van oorzaken van invloed is of de kans op zwangerschap tijdens het daaropvolgende protocol toeneemt. De redenen voor een mislukking kunnen heel verschillend zijn.
Embryo's die worden verkregen door de bevruchting van moeders eicellen met sperma van een echtgenoot of donor voldoen vaak niet aan strenge kwaliteitseisen. Ze vertonen geen hoge vitaliteit, sterker nog, ze zijn niet sterk en gezond. Dergelijke embryo's hebben bijna geen kans om met succes te worden geïmplanteerd.
Embryo's kunnen tijdens de transfer gewond raken, bijvoorbeeld als de transfer te snel gaat. Ze gaan ook dood, zwangerschap komt niet voor. De redenen kunnen liggen in de onvoldoende kwaliteit van biologische materialen - eicellen en sperma.


Vaak eindigt het protocol zonder succes door een te agressieve hormonale stimulatie van de eierstokken in de eerste fase van de menstruatiecyclus in het eerste protocol. Tegelijkertijd, een overvloed aan oestrogenen, FSH treedt op in het lichaam van een vrouw, kan het ovariële hyperstimulatiesyndroom zich ontwikkelen, wat de al verre van honderd procent kans op een succesvolle voltooiing van het protocol aanzienlijk vermindert.
Een vrouw kan griep of SARS krijgen na het overbrengen van bevruchte eicellen in de baarmoederholte. Haar langdurige chronische ziekten kunnen worden verergerd door agressieve hormoontherapie. Soms is de reden voor het uitblijven van een zwangerschap na een IVF-poging auto-immuunprocessen, evenals de genetische incompatibiliteit van partners. Soms slagen artsen er niet in om een voldoende aantal eicellen te verkrijgen, en soms komen een groot aantal bevruchte eicellen niet door de selectie op geschiktheid voor overdracht.
Heel vaak wordt implantatie belemmerd door de belaste verloskundige geschiedenis van de patiënt - endometriose, baarmoeder- en baarmoederhalsaandoeningen kunnen een aanzienlijk obstakel zijn voor het gekoesterde moederschap.
Eerdere abortussen, curettage (inclusief diagnostiek) kunnen het endometrium heterogeen en te dun maken voor een bevruchte eicel om er met succes aan te hechten en zich verder te ontwikkelen.

Zelfs als er zwangerschap is opgetreden, en dit werd bevestigd door echografie en hCG-tests, is na IVF de kans op vervaging van de zwangerschap of een vroege miskraam vrij hoog. Dit kan weer een gevolg zijn van hormoontherapie en wordt ook veroorzaakt door verschillende redenen.
Zwangerschap na IVF is speciaal; voor dergelijke aanstaande moeders is zorgvuldiger monitoring vereist. Maar zelfs de beste doktoren kunnen helaas niet altijd de dood en het loslaten van de eicel voorkomen.
Een mislukte IVF, wat het ook mag eindigen, kan een gevolg zijn van de leeftijd van de vrouw. De optimale leeftijd, wanneer het slagingspercentage het hoogst is, wordt beschouwd als de leeftijd van 35 jaar, dan neemt elk jaar de kans op een succesvolle zwangerschap af.
Na een mislukte poging is het belangrijk om de wil tot een vuist te maken, en hoe graag je ook alles wilt laten vallen en huilen, je moet zeker voor een onderzoek gaan, wat je zal helpen begrijpen wat er werkelijk is gebeurd en wanneer je aan de volgende poging kunt beginnen.


Welke onderzoeken moet u ondergaan?
Na het einde van de volgende menstruatie, die het niet-succesvolle protocol heeft voltooid, moet de vrouw een echografie van de bekkenorganen maken, evenals hysteroscopie, die alle kenmerken van de baarmoeder, het endometrium, zal laten zien. Het is noodzakelijk om bloed te doneren voor hormonen, algemene en geavanceerde bloedonderzoeken, urinetesten.
Paren ouder dan 35, evenals paren die drie of meer mislukte replants hebben gehad, moeten de genetica bezoeken en de nodige tests doen voor compatibiliteit en karyotypering. En een immunogram dat in de kliniek wordt gemaakt, zal helpen om mogelijke immuunfactoren te identificeren waarbij het lichaam van een vrouw zwangerschap afwijst als iets vreemds.
Als er een miskraam of miskraam is opgetreden, moet de vrouw allemaal dezelfde tests doen, en naast hen is het wenselijk om een conclusie te krijgen van het genetisch laboratorium, dat het embryonale weefsel heeft onderzocht na het vervagen van de zwangerschap of een spontane miskraam. Met een hoge mate van waarschijnlijkheid zal zo'n onderzoek uitwijzen of de baby genetische pathologieën had of dat andere redenen de oorzaak van zijn dood werden.


Nadat u voor het onderzoek bent geslaagd, moet u onmiddellijk naar de arts gaan die de IVF heeft uitgevoerd, zodat hij het vorige protocol kan herzien en aanpassen. Soms is het gewoon voldoende om het protocol van lang naar kort te veranderen, of het ene hormonale medicijn door een ander te vervangen, of de dosering te veranderen om de tweede poging succesvoller te maken.
Wanneer kan ik het opnieuw proberen?
De vraag hoeveel dagen een tweede IVF kan worden gedaan, is niet helemaal correct. In elk geval worden individuele voorwaarden opgesteld, die afhangen van het welzijn, de gezondheidstoestand van de vrouw en de redenen waarom het eerste protocol niet succesvol was.
De meest gebruikelijke tijd die een vrouw krijgt om te herstellen, is drie maanden. Gedurende deze tijd heeft een vrouw meestal tijd om te kalmeren na een eerdere nederlaag, hoop te krijgen en alle noodzakelijke tests en onderzoeken te doen.
Als de vorige poging echter werd uitgevoerd zonder hormonale stimulatie van de eierstokken, in de natuurlijke cyclus, kunt u het opnieuw proberen in de volgende menstruatiecyclus, dat wil zeggen na twee weken.

Na een miskraam en een bevroren zwangerschap heeft een vrouw meestal meer tijd nodig om te herstellen, aangezien in de meeste gevallen curettage van de baarmoederholte nodig is. Eerst moet ze een behandeling met antibiotica en ontstekingsremmende medicijnen ondergaan, daarna beginnen met revalidatie en ten slotte de voorbereiding. De aanbevolen pauze is in dit geval zes maanden.
Waarschijnlijkheid van een succesvol protocol
Een herhaald protocol heeft bijna altijd meer kans van slagen dan het allereerste. Dit komt omdat stimulatie van de eierstokken vaak niet nodig is bij herhaalde pogingen. Als tijdens de eerste stimulatie voldoende eicellen worden verkregen en meerdere eicellen bevroren blijven in de cryobank, wordt een cryoprotocol voorgeschreven. Het overbrengen van embryo's in de baarmoeder van een vrouw die is uitgerust van de agressieve hormonale effecten, verhoogt de kans op een succesvolle zwangerschap aanzienlijk.
Zelfs een gestimuleerd tweede of derde protocol wordt als succesvoller beschouwd dan het eerste. Dus met het eerste protocol is de kans op zwangerschap na IVF ongeveer 45%. In het tweede protocol bereikt de kans op zwangerschap 60%. Na de derde poging zijn de kansen echter aanzienlijk verminderd en zijn ze niet meer dan 15-20%.

De leeftijd van een vrouw beïnvloedt de prognose - als ze jonger is dan 35, is de kans groot. Op 38-jarige leeftijd overschrijden ze niet meer dan 35%, bij 40-42 jaar is de kans op zwangerschap 15-19% en na 45 jaar - niet meer dan 8%.
Alle verzwarende factoren - ovariële hyperstimulatie, tumoren in de baarmoeder, uitgeput endometrium, chronische ziekten verminderen het slagingspercentage met ongeveer 5% voor elke factor. Iedereen heeft echter altijd de kans om zwanger te raken. Gynaecologen zijn op de hoogte van gevallen waarin IVF eindigt met een succesvolle zwangerschap bij vrouwen van 50 jaar en ouder, evenals bij vrouwen met ernstige vormen van onvruchtbaarheid.
De volgende informatie is nuttig als "bonus": de eerste of tweede poging tot IVF, als ze werden uitgevoerd met hormonale ondersteuning, verhogen significant de kans dat het voortplantingssysteem van de vrouw actiever gaat werken na de hormonale "shock". Daarom is bij 25% van de paren, na een of twee mislukte pogingen, zwangerschap door natuurlijke conceptie zeer waarschijnlijk.
Dit gebeurt meestal tijdens de periode van herstel en voorbereiding op de volgende poging tot in-vitrofertilisatie. Natuurlijk is een dergelijke uitkomst waarschijnlijk alleen bij vrouwen die de ovulatoire functie van de eierstokken en de eierstokken zelf hebben behouden, en er is ook geen obstructie van de eileiders.
Aan al het bovenstaande moet alleen worden toegevoegd dat het ook niet de moeite waard is om de volgende poging uit te stellen. Een lange pauze en een te grote haast kunnen de uitkomst van de volgende poging negatief beïnvloeden. Gehoorzaam de dokter, volg zijn aanbevelingen en alles zal zeker lukken.
Beoordelingen
Volgens beoordelingen van vrouwen, die in grote aantallen op thematische fora op internet staan, is een van de belangrijkste de psychologische houding vóór de volgende poging. Dus vrouwen die met een psycholoog hebben gewerkt, IVF-voorbereidingsseminars hebben bijgewoond, de diensten van een psychotherapeut hebben gebruikt, hebben meer kans om zwanger te raken dan vrouwen die gewoon gefixeerd zijn op een mogelijke mislukking en zich beperken in de communicatie met iemand over dit onderwerp.
Meestal merken vrouwen op dat het tweede of derde protocol succesvol was. Minder vaak - 5-6. Gevallen waarin vrouwen "naar de overwinning" gingen, zijn zeldzaam, maar ze zijn er - 8 en zelfs 9 IVF en tenslotte het eerste positieve resultaat. Daarom is het belangrijk de hoop niet te verliezen en u geen zorgen te maken.
Het belang van ondersteuning is niet eens de moeite waard om over te praten. Daarom zijn er veel forums waar vrouwen die zich in vergelijkbare situaties bevinden hun ervaringen kunnen delen.


In de volgende video beantwoordt een arts van het FertiMed Centrum voor Voortplanting en Genetica veelgestelde vragen.