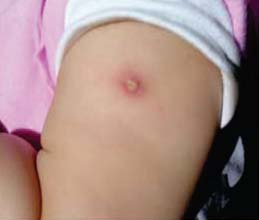
Algemene tekenen van streptodermie bij kinderen
Streptodermie is een huidinfectie veroorzaakt door streptokokkenbacteriën. Het komt het vaakst voor bij kinderen van 2-6 jaar. De ziekte begint meestal wanneer bacteriën een defect in de huid binnendringen, zoals een snee, kras of insectenbeet. De infectie manifesteert zich in de vorm van blaasjes van verschillende grootte.
Roodachtige plekken op de huid, vaak geclusterd rond de neus en lippen, zijn het eerste teken van de meest voorkomende vorm van streptodermie.
De zweren degenereren snel tot bellen, zwellen op en barsten. Dan vormt zich een gelige korst op hun oppervlak. Clusters (clusters) blaren kunnen groter worden en grotere delen van de babyhuid bedekken.
Na de korstfase laten de zweren rode vlekken achter die verdwijnen zonder littekens achter te laten.
Baby's hebben vaak een minder vaak voorkomende vorm van streptodermie, met grotere blaren in het luiergebied of huidplooien. Deze bellen, gevuld met vloeistof, barsten open en laten een schilferige rand achter.
Oorzaken en ontwikkelingsmechanisme
Streptoderma is een bacteriële infectie. De veroorzaker van streptodermie is streptokokken.
 Het oppervlak van de huid en de binnenkant van de neus herbergen veel "vriendelijke" bacteriën (commensaal), die helpen beschermen tegen schadelijke bacteriën.
Het oppervlak van de huid en de binnenkant van de neus herbergen veel "vriendelijke" bacteriën (commensaal), die helpen beschermen tegen schadelijke bacteriën.
Commensale bacteriën werken om de populatie van pathogene bacteriën in te dammen door stoffen te produceren die giftig zijn voor pathogenen, waardoor de pathogene bacteriën geen voedingsstoffen krijgen.
Maar streptokokkenstammen kunnen puistjes in de huid (snijwonden, schaafwonden, insectenbeten of huiduitslag) gebruiken om binnen te vallen en te koloniseren, waardoor streptodermie wordt veroorzaakt.
Gedurende ongeveer 10 dagen na bacteriële kolonisatie verschijnen streptodermabellen. Het mechanisme van de ontwikkeling van de ziekte is dat de bacterie Streptococcus gifstoffen produceert die de bovenste huidlagen uit elkaar scheuren, waardoor er luchtbellen ontstaan.
Verschillende soorten streptokokken gedragen zich anders. Studies hebben aangetoond dat bepaalde stammen van Streptococcus-bacteriën keelinfecties veroorzaken, terwijl andere huidinfecties veroorzaken.
Streptococcus behoort tot de categorie van voorwaardelijk pathogene flora, dat wil zeggen dat het op de huid kan zitten zonder ziekte te veroorzaken.
Het is een grampositieve anaërobe bacterie en kan zelfs zonder zuurstof overleven. Er zijn vijf hoofdklassen streptokokken (A, B, C, D, G), waarvan β-hemolytische groep A streptokokken de belangrijkste boosdoener is van streptodermie.
Streptodermie kan optreden als een primaire of secundaire ziekte.
Bij primaire streptodermie komt de ziekteverwekker het lichaam binnen via de geblesseerde delen van de bovenste laag van de huid. Dit is hoe het ontstekingsproces zich ontwikkelt. Wanneer een kind speelt en een snee, schaafwonden of insectenbeten krijgt waardoor streptokokken van het oppervlak van de huid naar de wond kunnen migreren, leidt dit vaak tot infectie.
Bij secundaire streptodermie komt een streptokokkeninfectie samen met de bestaande ziekte die de huid aantast (waterpokken, eczeem, herpes simplex).
Bacteriën kunnen ook koloniseren en een infectie veroorzaken op een gezonde huid.
Waarom ontwikkelen sommige kinderen met streptokokken geen streptodermie? Er wordt aangenomen dat sommige kinderen infecties beter kunnen bestrijden vanwege hun huidchemie en een goede algehele gezondheid.
Hoe wordt streptodermie overgedragen bij kinderen?
Open zweren zijn jeukende en soms erg pijnlijk. Ze zijn zeer besmettelijk. Krassende zweren kunnen de infectie van de ene plaats op de huid van een baby naar de andere of naar een andere persoon verspreiden. De infectie kan zich ook verspreiden door alles wat een geïnfecteerde persoon aanraakt.
 Omdat streptodermie zich zo gemakkelijk verspreidt, wordt het ook wel een "schoolziekte" genoemd. Het kan zich snel van kind op kind verspreiden in een klaslokaal of groep waar kinderen nauw contact hebben. Daarom verspreidt het zich ook gemakkelijk in gezinnen.
Omdat streptodermie zich zo gemakkelijk verspreidt, wordt het ook wel een "schoolziekte" genoemd. Het kan zich snel van kind op kind verspreiden in een klaslokaal of groep waar kinderen nauw contact hebben. Daarom verspreidt het zich ook gemakkelijk in gezinnen.
Streptodermie is een wereldwijde ziekte die de afgelopen 45 jaar met dezelfde incidentiecijfers is gebleven. Volgens statistieken ontwikkelen 162 miljoen kinderen in de wereld elke dag streptodermie.
De bacteriën gedijen goed in warme, vochtige omstandigheden. Streptodermie is dus meestal seizoensgebonden, piekt in de zomer en neemt af in koudere klimaten. Maar in warme en vochtige klimaten kan het het hele jaar door oplaaien.
Streptoderma komt het meest voor in ontwikkelingslanden en in arme gebieden van geïndustrialiseerde staten.
Risicofactoren
Er zijn bepaalde risicofactoren die verband houden met de gevoeligheid voor streptodermie.
Deze omvatten:
- leeftijd 2-6 jaar;
- huidirritatie door een andere pijnlijke aandoening;
- warme en vochtige klimaatomstandigheden;
- slechte hygiëne;
- regelmatige aanwezigheid in een dagziekenhuis of school;
- de aanwezigheid van dermatitis;
- een verzwakt immuunsysteem;
- het bijwonen van secties zoals worstelen en voetbal, waarbij fysiek contact met andere kinderen betrokken is;
- de aanwezigheid van diabetes;
- op een drukke plek zijn waar bacteriën zich gemakkelijk kunnen verspreiden;
- insectenbeten;
- oppervlakkig huidletsel;
- gifsumak verbranding of allergische uitslag.
Als u deze risicofactoren bij uw kind vindt, moet u proberen de factoren te verwijderen die onder controle kunnen worden gehouden om infectie tot een minimum te beperken.
Vormen van streptodermie
Streptokokken impetigo
Zeer besmettelijk en de meest voorkomende van alle vormen van streptodermie. Kleine rode blaren verschijnen rond de mond en neus, soms op de ledematen. Ze barsten snel, en vloeistof of etter stroomt uit de blaasjes, waarna dikke geelachtig-bruinachtige gouden korsten achterblijven.
Terwijl de korstjes drogen, vormt zich een rode vlek, die meestal geneest zonder littekens.
Hoewel de zweren niet pijnlijk zijn, kunnen ze veel jeuken. Het is belangrijk om ervoor te zorgen dat uw kind het niet aanraakt of krabt, zodat de infectie zich niet naar andere delen van de huid en naar andere mensen verspreidt.
In zeldzame gevallen kunnen de symptomen ernstiger zijn, met koorts en gezwollen lymfeklieren in de kaak en nek. Dit is hoe het afweermechanisme van het lichaam infecties bestrijdt.
Bulleuze impetigo
Deze aandoening wordt gekenmerkt door de vorming op het huidoppervlak van grote bellen gevuld met vloeistof. De ziekte treft zowel volwassenen als kinderen, maar komt meestal voor bij kinderen van 2-5 jaar oud. Bij bulleuze impetigo produceren de bacteriën een specifiek type toxine. Deze gifstoffen verminderen de adhesie tussen cellen, waardoor ze van elkaar scheiden tussen de buitenste huidlaag (epidermis) en de huidlaag er net onder (dermis).
Symptomen:
- grote blaasjes. Er ontstaan grote blaren op de kinderhuid. Ze kunnen op verschillende delen van het huidoppervlak voorkomen. Ze komen echter vaker voor op de armen, romp en benen. Bulleuze impetigo is ook te vinden op de billen;
- pus. Blaren zijn meestal gezwollen en gevuld met heldere, gele etter. Ze zijn pijnloos en gemakkelijk te verwonden, ze scheuren uit elkaar. Bij bulleuze impetigo is pijn zeldzaam;
- rode, jeukende huid. Wanneer de blaren barsten en de vloeistof die erin zit vrijkomt, wordt het gebied van de huid rond de primaire blaren jeukend en rood;
- donkere korst. Aanvankelijk zijn de bellen bedekt met een gele korst. In de laatste stadia vormt zich een donkere korst over de blaasjes, die uiteindelijk weggaat als ze genezen.
Streptokokkenjam
Bij deze vorm van streptodermie verschijnen gezwollen rode vlekken in de buitenste hoeken van de lippen van het kind.
Dit kan gebeuren aan een of beide kanten van de mond. De ontstekingsaandoening kan enkele dagen aanhouden of een chronisch probleem zijn.
 Strep-aanvallen verschijnen bijna altijd in de mondhoeken. Symptomen kunnen variëren van slechts milde roodheid tot open bloeden.
Strep-aanvallen verschijnen bijna altijd in de mondhoeken. Symptomen kunnen variëren van slechts milde roodheid tot open bloeden.
Kleine symptomen:
- knobbeltje in een of beide mondhoeken;
- lichte peeling in de mondhoeken;
- licht ongemak bij het openen van de mond.
Matige symptomen:
- merkbaar ongemak in een of beide mondhoeken bij het eten of het openen van de mond;
- droge / schilferende huid in een of twee mondhoeken;
- lichte roodheid en / of zwelling in de mondhoek.
Ernstige symptomen:
- merkbaar ongemak bij het eten, praten, openen en sluiten van de mond;
- merkbare blaren / wonden in een of beide mondhoeken;
- schade aan de hoeken rond de randen van de mond die niet zal genezen.
Een stiefkokkenaanval treft vooral kinderen die vaak ziek zijn, onder constante stress staan of een tekort aan voedingsstoffen hebben, omdat infecties gemakkelijker het lichaam kunnen binnendringen als het immuunsysteem zwak is.
Deze aandoening komt ook vaak voor bij kinderen die kwijlen tijdens het slapen of eten, of bij kinderen die fopspenen gebruiken, omdat speekselophoping in de mondhoeken kan leiden tot scheurtjes en een bacteriële infectie. Degenen die op hun nagels bijten of vaak hun duim in hun mond houden uit gewoonte, zijn ook vatbaarder voor deze infectie.
Bovendien zijn kinderen vatbaar voor deze aandoening omdat ze zeer gevoelig zijn voor extreme temperatuurveranderingen. Droog en koud weer leidt tot gesprongen lippen, wat uiteindelijk het binnendringen van ziekteverwekkende bacteriën bevordert.
Streptokokken luieruitslag
Een vorm die wordt gekenmerkt door huidirritatie overal op het lichaam waar huidplooien tegen elkaar wrijven. Deze plooien zorgen voor warme zakken waar zweet wordt vastgehouden, waardoor een vruchtbare voedingsbodem voor bacteriën ontstaat. Omdat baby's mollig zijn en een korte nek hebben, hebben ze meer van deze huidplooien, waardoor baby's vatbaarder worden voor deze aandoening.
Symptomen:
- een rode of roodbruine uitslag;
- vochtige, jeukende huid;
- slechte geur;
- huid die gebarsten of knapperig is.
Luieruitslag kan op de volgende plaatsen voorkomen:
- tussen de vingers en tenen;
- in de oksels;
- aan de binnenkant van de dij;
- in de liesstreek;
- in de cervicale plooi;
- tussen de billen.
Strep luieruitslag verschijnt in huidplooien die tegen elkaar wrijven en vocht vasthouden. Bij baby's verschijnt streptokokkenluieruitslag vaak in het luiergebied. Raadpleeg een specialist als het kind manifestaties van luieruitslag heeft. De arts zal controleren op een infectie.
Tourniole
Het is een infectie van de huid rond de nagelplaten van handen en voeten. De infectie kan ernstig vervelend worden en zelfs leiden tot gedeeltelijk of volledig nagelverlies als deze niet wordt behandeld.
Streptokokken-toernooi vindt bijna altijd plaats rond de vingernagels en ontwikkelt zich snel.
 Deze aandoening begint met zwelling en roodheid rond de nagel. De huid is meestal erg pijnlijk of gevoelig bij aanraking, en kan soms groen-geel van kleur zijn, wat wijst op een opeenhoping van pus onder de huid.
Deze aandoening begint met zwelling en roodheid rond de nagel. De huid is meestal erg pijnlijk of gevoelig bij aanraking, en kan soms groen-geel van kleur zijn, wat wijst op een opeenhoping van pus onder de huid.
De meest voorkomende symptomen zijn:
- roodheid;
- zwelling;
- gevoeligheid en pijn bij aanraking;
- ophoping van pus.
Het is noodzakelijk om een arts te raadplegen als deze roodheid door de huid rond de nagel begint te komen of naar de vingertop gaat. Dit geeft aan dat de infectie zich kan ontwikkelen tot een ernstig probleem in de diepere weefsels van de vingertop.
Ektim
Het is een huidinfectie die wordt gekenmerkt door korstwonden waaronder zweren ontstaan. Dit is een diepe vorm van streptodermie. Ecthyma wordt gekenmerkt door schade aan de diepe lagen van de huid (dermis).
Kinderen van elke leeftijd en geslacht zijn vatbaar, maar baby's met een verzwakte immuniteit (bijvoorbeeld met diabetes, neutropenie, bij het gebruik van immunosuppressiva, in de aanwezigheid van een kwaadaardige tumor, HIV-infectie) lopen een speciale risicogroep.
Andere factoren die het risico op ecthyma verhogen:
- slechte hygiëne;
- hoge temperatuur en vochtigheid, zoals leven op tropische locaties;
- aanwezigheid van lichte verwondingen of andere huidaandoeningen zoals krassen, insectenbeten of dermatitis;
- geavanceerde streptodermie.
Ecthyma treft meestal de billen, dijen, kuiten, enkels en voeten.
Symptomen:
- de laesie begint zich meestal te manifesteren als een kleine blaar of puist op het ontstoken deel van de huid;
- al snel bedekt een harde korst de bel. Onder deze korst vormt zich een verharde zweer, die rood, gezwollen en uitvloeiende pus is;
- laesies kunnen beide in grootte gefixeerd blijven en kunnen geleidelijk toenemen tot een zweer met een diameter van 0,5-3 cm;
- laesies genezen langzaam en laten een litteken achter;
- soms worden lokale lymfeklieren gezwollen en pijnlijk.
Diagnostiek
Wanneer een kind tekenen heeft die kenmerkend zijn voor streptodermie - vlekken of blaren - is de enige juiste oplossing om contact op te nemen met een specialist die u in detail zal vertellen hoe u streptodermie moet behandelen en de nodige medicijnen zal voorschrijven. Om de diagnose te verduidelijken, zal de specialist voorschrijven om schraapsel uit de aangetaste huidgebieden of de inhoud van de blaren te zaaien
De arts kan ook voorschrijven:
- algemene bloedanalyse;
- bloedtest voor HIV;
- een analyse om de niveaus van schildklierhormonen te beoordelen;
- ontlasting analyse.
Wat kan worden verward met streptodermie?
Soms lijkt streptodermie erg op andere aandoeningen.
- Atopische dermatitis. Kenmerkende kenmerken zijn chronische of terugkerende jeukende laesies en abnormaal droge huid; bij kinderen heeft het vaak invloed op het gezicht en op plaatsen waar de ledematen gebogen zijn.
- Candidiasis. Het wordt gekenmerkt door erythemateuze papels of rode, vochtige plaques; laesies zijn meestal beperkt tot slijmvliezen of vouwgebieden.
- Herpes simplex. Deze ziekte wordt gekenmerkt door geclusterde blaren op een ontstoken basis die scheuren en korstige erosie veroorzaken; voorgaande symptomen zijn mogelijk.
- Dermatofytose. Laesies kunnen schilferig en rood zijn met een iets verhoogde "mobiele rand" of klassieke ringworm; blaren zijn mogelijk, vooral op de benen.
- Discoïde lupus erythematosus. Goed identificeerbare plaques met nauwsluitende schubben die de haarzakjes binnendringen; geschilde schalen zien eruit als tapijtvezels.
- Insectenbeten. Papels zijn meestal zichtbaar op de plaats van de beet en kunnen pijnlijk zijn; bijbehorende urticaria is mogelijk.
- Schurft. Laesies bestaan uit abcessen en kleine discrete (geïsoleerde) blaren, vaak in de bruggen van de vingers, gekenmerkt door nachtelijke jeuk.
- Sweet's syndroom. Het plotseling verschijnen van pijnlijke plaques of knobbeltjes met af en toe blaren of puisten.
- Waterpokken. Hiermee komen blaren in het hele lichaam voor in verschillende ontwikkelingsstadia. Het mondslijmvlies kan worden aangetast.
Complicaties van streptodermie
Streptodermie reageert meestal goed op een goede hygiëne en lokale of orale antibiotica. In zeldzame gevallen leidt streptodermie tot ernstige complicaties.
- Cellulitis. Als de infectie diep in de huid doordringt, leidt dit tot cellulitis - etterende versmelting van onderhuids vet. De huidaandoening wordt gekenmerkt door roodheid, ontsteking die koorts en pijn veroorzaakt. Cellulitisbehandelingen omvatten pijnstillers en antibiotica.
- Psoriasis guttata. Bij psoriasis guttata verschijnen schilferende, ontstoken rode vlekken op de huid. Er verschijnen vlekken over het hele lichaam. Het ontwikkelt zich zeer zelden na streptodermie en is niet besmettelijk.
- Sepsis.Diepe streptodermie kan leiden tot sepsis, een bacteriële infectie van het bloed. Deze levensbedreigende infectie veroorzaakt koorts, snelle ademhaling, verwarring, braken en duizeligheid. Vereist onmiddellijke ziekenhuisopname.
- Post-streptokokken glomerulonefritis. De nieren hebben kleine bloedvaten. Post-streptokokken glomerulonefritis ontstaat wanneer deze bloedvaten geïnfecteerd raken. Dit leidt tot hoge bloeddruk en donker gekleurde urine, wat levensbedreigend kan zijn en ziekenhuisopname vereist.
- Streptokokken toxisch shocksyndroom. Het ontwikkelt zich wanneer streptokokken gifstoffen afgeven die de huid beschadigen. Dit syndroom veroorzaakt pijn, koorts en roodheid door het hele lichaam. Dit is een vrij ernstige aandoening waarbij grote delen van de huid eenvoudig van het lichaam afschilferen. Het kind heeft dringend ziekenhuisopname en intraveneuze antibiotica nodig.
Hoe streptodermie bij een kind te behandelen?
Behandelingsdoelen omvatten het verlichten van ongemak en het verbeteren van het uiterlijk, voorkomen dat het kind de infectie verder verspreidt en voorkomen dat deze terugkeert.
 De behandeling zou idealiter effectief en goedkoop moeten zijn en minimale bijwerkingen hebben.
De behandeling zou idealiter effectief en goedkoop moeten zijn en minimale bijwerkingen hebben.
Behandeling voor streptodermie omvat meestal zowel lokale vroege therapie als antibiotische therapie. Antibiotica voor streptodermie bij kinderen worden gebruikt als lokaal middel of als een combinatie van systemische en lokale vormen.
Lokale behandeling
- Antiseptische middelen. Zachte reiniging, verwijderen van honinggele korsten voor niet-bulleuze impetigo met behulp van antibacteriële zeep en een zachte spons, en regelmatig aanbrengen van natte verbanden op het getroffen gebied wordt aanbevolen. Een goede hygiëne met antiseptica zoals chloorhexidine, natriumhypochloriet en Gencinviolet zal de overdracht en herhaling van streptodermie helpen voorkomen, maar het is niet bewezen dat deze behandeling effectief is.
- Lokale antibacteriële middelen. Topische antibiotische therapie wordt als de voorkeur beschouwd voor kinderen met ongecompliceerde gelokaliseerde streptodermie. Topische therapie vernietigt de geïsoleerde laesie en beperkt de verspreiding. Een lokaal middel wordt aangebracht na het verwijderen van de geïnfecteerde korsten met een antisepticum en water. Topische antibiotica in de vorm van zalven hebben het voordeel dat ze alleen worden gebruikt waar dat nodig is. Dit minimaliseert de antibioticaresistentie en voorkomt gastro-intestinale en andere systemische bijwerkingen. De nadelen van topische behandeling zijn dat het geen micro-organismen uit de luchtwegen kan uitroeien, en het gebruik van topische geneesmiddelen voor grote laesies is moeilijk.
- Mupirocin. Mupirocine is een antibioticum dat plaatselijk (op de huid) wordt gebruikt om streptodermie te behandelen. In tegenstelling tot de meeste andere antibiotica, die inwerken op bacterieel DNA of bacteriële wanden, blokkeert Mupirocine de activiteit van een enzym dat isoleucyl-tRNA-synthetase in bacteriën wordt genoemd. Dit enzym is essentieel voor bacteriën om eiwitten te maken. Zonder het vermogen om eiwitten te maken, sterven bacteriën. Door het unieke werkingsmechanisme is de kans klein dat bacteriën resistent worden tegen Mupirocin door blootstelling aan andere antibiotica. Om steptodermie te behandelen, wordt een kleine hoeveelheid zalf op de aangetaste huid aangebracht, meestal drie keer per dag (elke 8 uur). Het gebied kan worden afgedekt met een steriele gaasdoek. Als er binnen 3-5 dagen geen verbetering is, moet een arts worden geraadpleegd om de behandeling te herzien.
- Retapamulin. Een actueel antibioticum dat wordt gebruikt om stertodermie te behandelen. Het stopt de groei van streptokokken op de huid. Gebruik dit medicijn alleen op de huid. Was uw handen na gebruik, tenzij u het gebied op uw handen behandelt. Maak het getroffen gebied eerst schoon en droog. Breng vervolgens wat zalf aan op het getroffen gebied. Meestal moet dit gedurende 5 dagen twee keer per dag worden gedaan. U kunt het behandelde gebied afdekken met een verband / gaasje. Dit voorkomt onbedoeld contact met de ogen, neus of mond van het kind. Voor maximaal voordeel moet dit medicijn dagelijks worden gebruikt. Blijf het aanbrengen gedurende de voorgeschreven tijd. Als u de toepassing te vroeg stopt, kunnen bacteriën blijven groeien, waardoor de infectie terugkeert. U zou na 3-4 dagen enige verbetering moeten zien (genezen / droge zweren, verminderde roodheid).
- Gentamicine. Deze remedie wordt gebruikt om kleine streptodermie en andere huidaandoeningen te behandelen. Gentamicine stopt de groei van bacteriën. Het behoort tot de categorie van aminoglycoside-antibiotica. Deze crèmeformule is alleen voor de huid. Was uw handen voor gebruik. Reinig en droog het getroffen gebied en verwijder de droge, harde huid om het contact tussen het antibioticum en het geïnfecteerde gebied te vergroten. Breng vervolgens voorzichtig een kleine hoeveelheid van het medicijn in een dunne laag aan, meestal 3-4 keer per kloppen. De dosering en duur van de behandeling zijn afhankelijk van de gezondheidstoestand en de respons op de behandeling. Gebruik deze remedie regelmatig en tegelijkertijd. Gebruik geen grote hoeveelheden van dit medicijn, gebruik het niet vaker of langer dan voorgeschreven. De toestand van het kind zal hierdoor niet sneller verbeteren en het risico op bijwerkingen kan toenemen. Blijf dit medicijn gebruiken voor een volledige behandeling, zelfs als de symptomen na een paar dagen verdwijnen.
- Baneocin. Deze zalf voor streptodermie bij kinderen bevat twee actieve ingrediënten: neomycine en bacitracine, dit zijn antibiotica. Deze antibiotica worden gebruikt om streptodermie kwijt te raken door bacteriën te doden en hun groei te voorkomen.
Dankzij de combinatie van twee antibiotica wordt een breed werkingsspectrum en een groter effect van het medicijn bereikt.
Baneocin voor streptodermie bij kinderen wordt 2-3 keer per dag dun op de aangetaste gebieden aangebracht.
Systemische antibioticabehandeling
Systemische antibiotische therapie kan worden gebruikt voor ernstige streptodermie of wanneer lokale therapie faalt. Systemische therapie wordt ook aanbevolen wanneer meerdere gevallen van streptodermie voorkomen in educatieve instellingen en gezinnen.
Een behandeling van zeven dagen is meestal voldoende, maar kan worden verlengd als de klinische respons onvoldoende is en de antibacteriële gevoeligheid wordt bevestigd.
Er is geen duidelijk bewijs op basis van voorkeur tussen de verschillende klassen van orale antibiotica. Vergelijkende studies tonen ook geen significant verschil in genezingspercentages tussen lokale en orale antibiotica.
Voordat een antibioticum wordt voorgeschreven, moet een arts huidmonsters onderzoeken op resistentie. Antibiotica die het meest effectief zijn, zijn onder meer penicillinederivaten (amoxicilline-clavulaanzuur (Augmentin)) en de cefalosporinegroep.
Erytromycine en clindamycine zijn alternatieven bij patiënten met overgevoeligheid voor penicilline. Erytromycine bleek echter minder effectief te zijn.
Huismiddeltjes
Streptodermie bij kinderen veroorzaakt veel symptomen: jeuk, pijn en ongemak in het algemeen. U kunt sommige van deze symptomen verlichten door bepaalde huismiddeltjes te gebruiken. In feite helpen veel huismiddeltjes ook om het immuunsysteem te versterken, zodat het lichaam van de baby infecties beter kan bestrijden.
 U kunt bepaalde remedies thuis gebruiken in combinatie met uw arts.
U kunt bepaalde remedies thuis gebruiken in combinatie met uw arts.
- Verse sappen. Help het immuunsysteem van het kind om infecties te bestrijden door het een beetje te duwen. Dit kunnen groente- en vruchtensappen zijn die rijk zijn aan vitamine C. Je kunt verse sappen maken door spinazie, aardbeien of papaja te malen om het immuunsysteem van je baby te versterken.
- Onbewerkte granen, fruit en groenten. Zoek naar voedingsmiddelen met veel antioxidanten om uw lichaam te helpen infecties sneller te bestrijden. Bessen, pruimen, nectarines, perziken, bananen, paprika's, tomaten, broccoli, linzen, bonen en lijnzaad zijn voedingsmiddelen die rijk zijn aan antioxidanten om toe te voegen aan het dieet van uw kind.
- Mirre etherische olie. Mirre heeft ontstekingsremmende en wondgenezende eigenschappen. Breng mirre etherische olie aan op de zweren om de pijn en het ongemak dat het kind ervaart te verlichten en te verzachten. De olie versnelt de genezing van laesies en zweren.
- Zink. Praat met uw arts over het gebruik van zink. Zink verhoogt de immuniteit en kan een redder in nood zijn als een baby streptodermie ontwikkelt in het luiergebied. Topische toepassing van zink kan de huid kalmeren, terwijl oraal zink het lichaam van het kind kan helpen om infectieuze bacteriën te bestrijden. Praat met uw arts over de juiste dosering en kijk of het goed is om zink te combineren met antibiotica. Als u uw kind geen zinksupplement wilt geven, neem dan zinkrijk voedsel zoals onbewerkte granen, bonen en noten op in uw dieet.
- Tea tree olie. Tea tree olie heeft antiseptische eigenschappen. Traditioneel wordt het gebruikt om infecties van schimmel etiologie te behandelen, maar het kan plaatselijk worden gebruikt om bijna alle soorten infecties te behandelen, inclusief streptodermie. Het bevordert de wondgenezing en helpt de verspreiding van infecties te stoppen.
- Olijfolie. Schilfers en korstvorming op de huid van uw baby kunnen ongemak veroorzaken. U kunt olijfolie gebruiken, een geweldige natuurlijke vochtinbrengende crème, om uw huid te kalmeren en korstjes en korsten gemakkelijker te verwijderen. Hierdoor kan het actuele antibioticum diep in de huid doordringen om de genezing te versnellen. De olijfolie vermindert ook roodheid rond de blaren.
- Kurkuma. In veel oosterse culturen wordt kurkuma al sinds mensenheugenis als antibacterieel en ontstekingsremmend middel gebruikt. U kunt kurkumapasta op wonden en blaren aanbrengen om een snelle genezing te garanderen. De curcumine-stof in kurkuma doet wonderen en helpt een kind sneller van de infectie af te komen.
- Colloïdaal zilver. U zult ook merken dat het kind altijd zweren en blaren aanraakt en kamt. Dit komt door het feit dat streptodermie een jeukende infectie is. Als het kind de zweren niet kan aanraken, verspreidt de infectie zich naar andere delen van de romp. Colloïdaal zilver verlicht jeuk, kalmeert de huid van je baby en droogt de uitslag op.
- Extract van grapefruitzaad. Grapefruitzaadextract is gemaakt van grapefruitzaden en cellulose. Veel alternatieve geneeskundigen gebruiken het extract om steptodermie te behandelen. U kunt het topisch gebruiken door het te verdunnen met water en het op blaren en zweren aan te brengen. Dit helpt niet alleen om wonden te genezen, maar ook om ontstekingen en roodheid te verminderen. Als uw kind ernstig ongemak ervaart, meng dan grapefruitzaadextract met wat aloë vera-sap. Dit zal de huid afkoelen en jeuk aanzienlijk verminderen.
Hygiëne en preventie
 Omdat streptodermie een besmettelijke bacteriële ziekte is, is de huid schoon te houden de beste manier om te voorkomen dat uw baby besmet raakt. Negeer insectenbeten, snijwonden, schaafwonden en andere oppervlakkige wonden niet. Spoel het getroffen gebied af met warm water en breng onmiddellijk een desinfecterend middel aan.
Omdat streptodermie een besmettelijke bacteriële ziekte is, is de huid schoon te houden de beste manier om te voorkomen dat uw baby besmet raakt. Negeer insectenbeten, snijwonden, schaafwonden en andere oppervlakkige wonden niet. Spoel het getroffen gebied af met warm water en breng onmiddellijk een desinfecterend middel aan.
Zelfs als het kind daarna toch streptodermie ontwikkelde, is het noodzakelijk om de rest van het gezin te beschermen.
Neem na uw bezoek aan uw arts de volgende maatregelen om verspreiding van de infectie te voorkomen.
- Was geïnfecteerde gebieden met warm water en zeep.
- Bedek het getroffen gebied met een antikleefverband om te voorkomen dat uw kind met zijn nagels aan wonden en zweren krabt.
- Was de kleding, de handdoek en het beddengoed van uw baby elke dag en apart van de rest van uw was.
- Zorg ervoor dat uw kind zijn beddengoed, handdoeken en kleding niet deelt met andere gezinsleden, met name kleinere broers en zussen.
- Knip de nagels van uw kind bij om krassen en secundaire infecties te voorkomen
- Draag latexhandschoenen bij het aanbrengen van lokaal antibioticum en was uw handen altijd grondig met zeep en stromend water.
- Het kind moet thuis blijven en niet naar onderwijsinstellingen gaan, zodat andere kinderen niet besmet raken. De arts zal u vertellen wanneer het kind niet meer besmettelijk is, voordat u besluit hem weer naar school te sturen.
Stertodermie bij kinderen kan dus een pijnlijke en ongemakkelijke infectie zijn. Omdat het zeer besmettelijk is, moet u uw kind naar een specialist brengen als u streptodermie vermoedt. Een vroege diagnose en behandeling verkorten de infectiecyclus en voorkomen ook de verspreiding ervan.
Gebruik de door uw arts voorgeschreven medicijnen en volg de instructies nauwkeurig op. Als uw kind systemische antibiotica krijgt voorgeschreven, zorg er dan voor dat het de kuur afmaakt, zelfs als de symptomen zijn verdwenen.
Een tijdige en juiste behandeling voorkomt complicaties.