Ademhalingsstoornissen, waarbij de bronchiale geleiding wordt verstoord, leidt tot de ontwikkeling van broncho-obstructief syndroom. Bij langdurig beloop verandert deze aandoening in astma.


Wat het is?
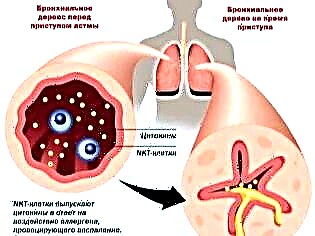
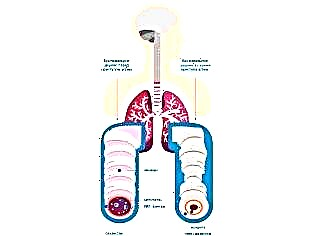
Verschillende redenen leiden tot de ontwikkeling van ademhalingsstoornissen. Bij bronchiale astma is er een verhoogde reactiviteit van de bronchiën op bepaalde stoffen, wat leidt tot de ontwikkeling van bronchiale obstructie (blokkering). Lucht met daarin opgelost zuurstof gaat niet goed door de vernauwde bronchiën. Als gevolg hiervan leidt dit tot verstoringen in de luchtuitwisseling tussen bloed, longweefsel en de omgeving.
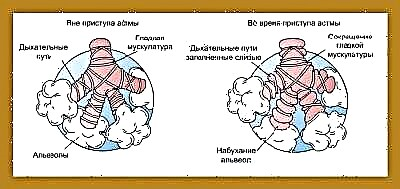
Na blootstelling aan verschillende provocerende factoren treedt een schending van de bronchiale geleiding op. Deze aandoening wordt broncho-obstructief syndroom genoemd. Als dit proces lang duurt, wordt het beloop van de ziekte chronisch. In dit geval wordt het broncho-obstructieve syndroom bronchiale astma.
Volgens statistieken komt deze ziekte voor bij 10% van de kinderen. Jongens worden vaker ziek dan meisjes. De hoogste incidentie vindt plaats op de leeftijd van 4-10 jaar.
Bronchiale astma komt niet alleen voor in de kindergeneeskunde. Volwassenen kunnen ook ziek worden. De eerste tekenen van de ziekte kunnen op elke leeftijd optreden.
Het beloop van bronchiale astma is golvend. De periodes van exacerbaties worden gevolgd door remissies. De lengte van de rustperiode kan variëren. Het hangt voornamelijk af van de toestand van het immuunsysteem en de aanwezigheid van bijkomende chronische ziekten bij het kind. Verzwakte peuters hebben veel meer exacerbaties dan kinderen die regelmatig revalideren.
Risicofactoren
Verschillende provocateurs kunnen leiden tot de ontwikkeling van bronchiale astma. In sommige situaties heeft de werking van meerdere provocerende factoren tegelijk een meer uitgesproken effect, wat leidt tot aanhoudend broncho-obstructief syndroom.
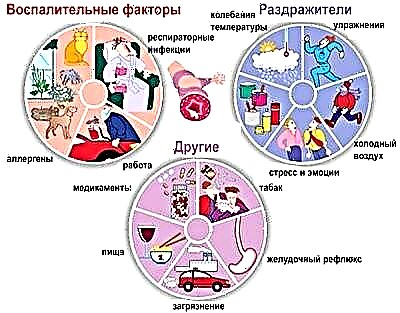
Een van de belangrijkste risicofactoren:
- Genetische aanleg. Als een van de ouders bronchiale astma heeft, is de kans op een zieke baby 25%. In gevallen waarin vader en moeder allebei ziek zijn, is het risico op een kind met ademhalingsfalen al 75%. Niet in alle gevallen leidt een genetische aanleg tot de ontwikkeling van de ziekte. Als het kind niet wordt beïnvloed door andere ongunstige factoren, kan het zijn dat hij de ziekte zijn hele leven niet krijgt.
- Verontreinigde lucht. Kinderen die in de buurt van industriële fabrieken en fabrieken wonen, evenals in de buurt van grote snelwegen, hebben een hoger risico op het ontwikkelen van bronchiale astma. De kleinste deeltjes giftige producten kunnen lang in de lucht blijven. Wanneer ze in contact komen met de slijmvliezen van de bovenste luchtwegen, veroorzaken ze gemakkelijk ontstekingen, wat leidt tot bronchiale obstructie.

- Stof en mijten die in kussens en dekens leven. Deze schijnbaar onschadelijke factoren leiden vaak tot de ontwikkeling van aanhoudende symptomen van bronchiale obstructie. De kleinste mijten zijn constant in contact met de huid en veroorzaken ernstige allergieën. Dit leidt uiteindelijk tot ernstig ademhalingsfalen.
- Dieren. De gevaarlijkste zijn huisdieren die thuis wonen. Wol, pluisjes en huidschilfers van dieren worden vaak een bron van ernstige allergische reacties. Het manifesteert zich niet alleen door het verschijnen van specifieke uitslag op de huid, maar wordt ook gekenmerkt door de aanwezigheid van verminderde ademhaling.


- Etenswaren. Vooral industrieel bereid voedsel. Er zijn veel synthetische toevoegingen, kleurstoffen en aromatische componenten in dergelijke producten. Eenmaal in het maagdarmkanaal veroorzaken ze ernstige allergische reacties. Dit draagt bij aan de ontwikkeling van systemische nadelige symptomen: sputum ophoesten en piepende ademhaling.


- Huishoudelijke chemicaliën. Veel synthetische producten bevatten een behoorlijke hoeveelheid verschillende parfumadditieven en geurstoffen. Deze stoffen hebben een uitgesproken irriterend effect op de luchtwegen. Bij langdurig contact met dergelijke producten neemt het risico op het ontwikkelen van bronchiale obstructie bij een kind vele malen toe.
- Individuele gevoeligheid voor kruidenbloei. Meestal hebben aanvallen van bronchiale astma bij deze aandoening een duidelijke seizoensgebondenheid. Het welzijn van de baby verslechtert in de lente en de herfst. Het was in deze tijd dat onkruid en weidegrassen, evenals verschillende bomen en struiken, bloeien.
- Sterke vochtigheid en vochtigheid in de kamer. Deze toestand lokt de ontwikkeling van schimmels uit. In natte en vochtige omstandigheden groeien en vermenigvuldigen ze zich snel. Grote kolonies schimmelzwammen kunnen ernstige ademhalingsproblemen bij uw baby veroorzaken.
- Infectie met virussen en bacteriën. Momenteel beginnen steeds meer artsen de virusgeïnduceerde vorm van bronchiale astma te registreren. Bij een vaak ziek kind met verminderde immuniteit wordt de ontwikkeling van het broncho-obstructieve syndroom vaak het gevolg van een virale infectie. In sommige gevallen leiden bacteriële infecties ook tot astmatische ademhalingsstoornissen.

- Inslikken van tabaksrook. De invloed van passief roken op het ontstaan van bronchiale astma is wetenschappelijk bewezen. Als een van de ouders constant rookt in het appartement of de kamer waar het kind is, neemt het risico op het ontwikkelen van bronchiale astma aanzienlijk toe.
- Sterke lichamelijke inspanning, leidend tot uitputting. Overmatige training, verkeerd gekozen, kan leiden tot een verminderde werking van het immuunsysteem. Na langdurige stress ontwikkelt het kind ademhalingsproblemen en kortademigheid.
Oorzaken van voorkomen
Bronchiale astma ontstaat meestal wanneer het kind aanvankelijk een genetische aanleg heeft. Met de bijkomende impact van ongunstige omgevingsfactoren verslechtert het beloop van de ziekte en treedt de overgang naar een chronische vorm op.

De ontwikkeling van astmatische ademhalingsstoornissen wordt veroorzaakt door:
- Hyperallergeen voedsel eten. Meestal zijn dit: citrusvruchten, chocolade, snoep, zeevruchten, vis, honing en andere. De opname van allergene producten in het lichaam leidt tot de ontwikkeling van een allergische reactie. Het kan zich in het bijzonder manifesteren en een uitgesproken syndroom van bronchiale obstructie.
- Inademing van verontreinigde lucht. Giftige industriële producten en uitlaatgassen hebben toxische effecten op de epitheelcellen van de bovenste luchtwegen. Deze stoffen veroorzaken ernstige spasmen van de bronchiën, wat leidt tot een vernauwing van hun lumen en verminderde ademhaling.
- Allergische ziekten. Vaak zijn deze pathologieën secundair en ontwikkelen ze zich op de achtergrond bij gelijktijdige chronische ziekten. De ontwikkeling van bronchiale astma wordt veroorzaakt door: aanhoudende dysbiose, pathologieën van het maagdarmkanaal, galblaasdyskinesie en chronische hepatitis.
- Gebruik van medicijnen zonder de voorafgaande aanbeveling van een arts of verkeerd geselecteerd. Alle medicijnen kunnen bijwerkingen hebben. Velen van hen zijn in staat om aanhoudende bronchiale obstructie te veroorzaken. Als het kind een genetische aanleg heeft voor bronchiale astma, kan dit leiden tot de ontwikkeling van de ziekte.
- Ernstige traumatische situatie of stress. Er zijn gevallen gemeld van de ontwikkeling van de ziekte na verhuizing naar een nieuwe woonplaats, scheiding van ouders en overlijden van naaste familieleden in de vroege kinderjaren. Ernstige stress bevordert de productie van verhoogde hoeveelheden hormonen. Ze veroorzaken vernauwing van de bronchiën, wat leidt tot verminderde ademhaling.
- Onjuiste therapie voor chronische aandoeningen van de luchtwegen. Frequente bronchitis, vooral die met een uitgesproken broncho-obstructieve component, leiden uiteindelijk tot de ontwikkeling van bronchiale astma. Als een kind vaak hoest en tot 4-5 keer per jaar verkouden is, moeten ouders nadenken of de baby bronchiale astma heeft.


Classificatie
Alle vormen van allergische astma kunnen in verschillende groepen worden ingedeeld. Deze classificatie is gebaseerd op de oorzaken die de ziekte veroorzaken. Dit onderscheid is erg belangrijk bij pediatrische pulmonologie. Deze classificatie helpt artsen om de juiste behandeling voor te schrijven.
Gezien de belangrijkste oorzaak kan bronchiale astma zijn:

- Allergisch. De ontwikkeling van deze vorm van de ziekte leidt tot het binnendringen van allergenen in het lichaam, wat de ontwikkeling van ongunstige systemische manifestaties veroorzaakt. In aanwezigheid van individuele overgevoeligheid voor lichaamsvreemde stoffen bij de baby, neemt het niveau van immunoglobulinen E toe. Deze componenten leiden tot een uitgesproken spasme van de bronchiën, wat zich manifesteert door het optreden van hoesten.
- Niet atopisch. Bij deze vorm van de ziekte treedt spasmen in de bronchiën op als gevolg van blootstelling, maar niet door een allergeen. Dit type astma ontstaat als gevolg van ernstige stress, onderkoeling of als gevolg van overmatige en onjuist geselecteerde lichamelijke activiteit.
- Gemengd. Kan optreden als gevolg van blootstelling aan zowel allergische als niet-atopische oorzaken. Het wordt gekenmerkt door het optreden van talrijke symptomen. Het verloop van de ziekte is meestal het meest rustig. De perioden van remissie kunnen behoorlijk lang zijn.
- Status astmaticus. Dit zeer gevaarlijke medische noodgeval onderscheidt zich als een aparte vorm van bronchiale astma. In de loop van het leven van een kind kunnen verschillende van deze aanvallen optreden. Deze aandoening is buitengewoon ernstig, waarbij de symptomen van ademhalingsfalen sterk toenemen. In dit geval is een spoedeisende behandeling vereist.

Het verloop van bronchiale astma kan verschillen. Dit wordt door meerdere factoren tegelijk beïnvloed:
- de leeftijd waarop de baby de eerste tekenen van de ziekte heeft;
- staat van immuniteit;
- de aanwezigheid van bijkomende chronische ziekten;
- regio van verblijf;
- de geschiktheid van de geselecteerde behandeling.

Alle vormen van de ziekte kunnen in verschillende groepen worden verdeeld, rekening houdend met de kenmerken van de ernst:
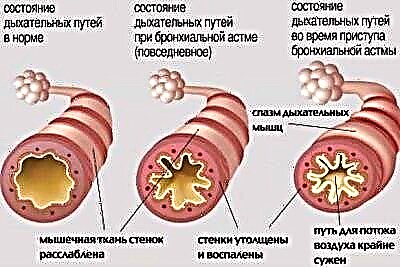
- Met een licht episodisch verloop. Met dit formulier worden de functies van externe ademhaling niet opgemerkt. Gestoorde ademhalingsaanvallen komen minder vaak voor dan eens per week. De aanvalsvrije periode kan behoorlijk lang zijn.
- Met een licht aanhoudend verloop. Het wordt gekenmerkt door het optreden van meerdere keren per week aanvallen van verstoorde ademhaling. Er is geen dagelijkse verslechtering van het welzijn. Wanneer een aanval plaatsvindt, wordt de ademhaling verstoord, verschijnt er een harde hoest en neemt de kortademigheid toe. Spirometrie vertoont geen afwijkingen.
- Met een gematigd verloop. Verslechtering van het welzijn komt bijna elke dag voor. Tijdens dergelijke aanvallen wordt de slaap van het kind verstoord en zijn er ook ernstige ademhalingsstoornissen, wat leidt tot ernstige kortademigheid. Bij de behandeling van de aandoening is het dagelijks gebruik van luchtwegverwijders vereist. Spirometrie toont afwijkingen van de norm met 20-40%.
- Met een zware koers. Ze zijn gevaarlijk door de ontwikkeling van meerdere aanvallen op één dag. Een dergelijke verslechtering kan ook 's nachts optreden. Therapie met kortwerkende luchtwegverwijders heeft geen uitgesproken effect. Om het beloop van de ziekte te beheersen, zijn hormonen nodig. Spirometrie toont een afwijking van de normale ademhalingsparameters met meer dan 40%.
Wat is bronchiale astma bij kinderen, zal Dr. Komarovsky in de volgende video in detail vertellen.
Symptomen
Het is vrij moeilijk om bronchiale astma in de beginfase te herkennen. Heel vaak denken ouders dat het kind alleen een allergie of broncho-obstructieve bronchitis heeft. In de interictale periode kan soms zelfs een ervaren arts astma bij een kind vaak niet vaststellen. Verdere ontwikkeling van de ziekte manifesteert zich door de ontwikkeling van karakteristieke ongunstige symptomen, die ouders zouden moeten waarschuwen.
Voor bronchiale astma tijdens een exacerbatie is het kenmerkend:
- Kortademigheid. Het is expiratoir van aard. In dit geval is het uitademen merkbaar moeilijk. U kunt thuis zelf op kortademigheid controleren. Dit blijkt uit een toename van het aantal ademhalingsbewegingen per minuut met meer dan 10% van de leeftijdsnorm.
- Hoest met moeilijk slijm. Meestal baart dit symptoom het kind overdag zorgen. 'S Nachts neemt de hoest iets af. Sputum bij bronchiale astma is nogal stroperig, "glazig". Als het kind het probeert op te hoesten, kan het zelfs pijn in de borst krijgen.
- Verhoogde hartslag. Zelfs als er geen fysieke activiteit is, ontwikkelt het kind tachycardie. Dit symptoom wordt meestal geassocieerd met kortademigheid. Hoe meer uitgesproken het is, hoe meer het aantal hartslagen in één minuut toeneemt.
- Droge piepende ademhaling tijdens het ademen. In ernstige gevallen worden dergelijke ademhalingsgeluiden vanaf de zijkant hoorbaar, zonder het gebruik van een phonendoscope. Piepende ademhaling - meestal droog en piepend. Aangenomen wordt dat bij bronchiale astma "een accordeon in de borst speelt".
- Het uiterlijk van een omsloten geluid tijdens percussie. Deze methode wordt uitgevoerd om de diagnose te verduidelijken. Bij het tikken met de vingers op de borst klinkt een karakteristiek geluid dat doet denken aan het slaan van een lege doos. Het verschijnen van dit symptoom manifesteert zich al in de verre stadia van de ziekte en duidt op een verhoogde vulling van de longen met lucht.
- Gebrek aan effect van conventionele medicijnen, gebruikt om hoest te elimineren. Alleen bronchodilatoren en hormonale middelen hebben een zichtbaar therapeutisch effect. Bij een allergische vorm van bronchiale astma hebben antihistaminica een uitgesproken effect.

Symptomen van een aanval
- Het welzijn van het kind tijdens de verergering van de ziekte is ernstig verstoord. De jongen wordt humeuriger, banger. Sommige baby's beginnen, vooral in de eerste maanden na de geboorte, te huilen, ze vragen om meer handen. Baby's verliezen bijna hun eetlust, ze weigeren te eten.
- Tijdens een aanval heeft het kind een verhoogde expiratoire dyspneu. Om deze aandoening te verlichten, neemt de baby vaak een geforceerde houding aan. Hij leunt sterk naar voren. Het hoofd kan iets naar achteren worden geworpen.
- Vaak astmatische baby's tijdens een aanval probeer hun handen op een stoel of zelfs een bedhek te leggen. Zo'n geforceerde houding vergemakkelijkt enigszins de afvoer van sputum en verbetert de ademhaling.
- Met een zware aanval de baby vertoont symptomen van ademhalingsfalen. De lippen worden bleek en in sommige gevallen zelfs blauwachtig. Handen en voeten voelen koud aan. Het kind heeft een paradoxale pols. Bij deze ritmestoornis verandert het aantal hartcontracties tijdens inademing en uitademing.
- Sommige baby's proberen te gaan zitten. Dit helpt hen om beter te ademen. Zelfs van buitenaf is de deelname van de hulpademhalingsspieren aan de ademhaling zichtbaar. Het kind ademt diep en snel. De aandoening wordt verergerd door een gewelddadige hoest. In sommige gevallen leidt het er zelfs toe dat het kind begint te huilen.
- Na de aanval voelt de baby zich overweldigd. Sommige kinderen kunnen niet lang tot rust komen. Hun slaap is verstoord. De duur van de aanval kan variëren. Bij laat gebruik van inhalatoren kan zich een gevaarlijke en levensbedreigende aandoening ontwikkelen: status asthmaticus. In deze situatie is het onmogelijk om thuis de eliminatie van ongunstige symptomen aan te pakken - een ambulance is vereist.

Hoe manifesteert het zich bij zuigelingen?
Het verloop van bronchiale astma bij een zuigeling kan ook op verschillende manieren verlopen: van licht tot zeer ernstig. Baby's hebben vaak astma-aanvallen op gefermenteerde melkproducten en schimmels. Voedselallergieën zijn de tweede meest voorkomende.
Gewoonlijk verschijnen de eerste symptomen van bronchiale astma bij een baby op de leeftijd van 5-6 maanden. Op dit moment begint de baby nieuwe voedingsproducten te ontvangen als aanvullende voeding. Als een kind een individuele intolerantie of overgevoeligheid voor een stof heeft, kan hij symptomen van bronchiale obstructie ontwikkelen.
Een opvallend symptoom van bronchiale astma bij een baby is het begin van hoest. Het kind begint zowel overdag als 's nachts te hoesten. In sommige gevallen komt kortademigheid samen. Zelfs in bed, zonder fysieke activiteit, nemen de ademhaling en hartslag van het kind in één minuut toe.
Baby's beginnen slecht te zuigen, de effectiviteit van borstvoeding neemt af. Zulke kinderen vallen af en lopen qua lichamelijke ontwikkeling wat achter op hun leeftijdsgenoten. Stil huilen is ook een van de symptomen van bronchiale astma bij een baby in het eerste levensjaar. Het kind wordt lusteloos, vraagt slecht om handen. Sommige baby's vallen niet goed in slaap en worden 's nachts vaak wakker.

Diagnostiek
Om de juiste diagnose te stellen, is alleen het nemen van anamnese en het onderzoeken van het kind door een arts niet voldoende. Om aanhoudende bronchiale obstructie te identificeren, zijn aanvullende tests en onderzoeken vereist. Alleen door verschillende diagnostische tests uit te voeren, kan de juiste diagnose worden gesteld.


Om bronchiale astma te diagnosticeren, heeft u het volgende nodig:
- Algemene bloedanalyse. Een toename van leukocyten en matige eosinofilie (een toename van het aantal eosinofielen in de leukocytenformule) duiden op een verhoogde allergisatie. Dergelijke veranderingen zijn vooral kenmerkend voor de allergische vorm van bronchiale astma.

- Sputumonderzoek. De detectie van specifieke Charcot-Leiden-kristallen, Kurshman-spoelen, een toename van het aantal afgeschilferde epitheelcellen, evenals een verhoogd niveau van eosinofielen duiden op de aanwezigheid van aanhoudende bronchiale obstructie.
- Onderzoek naar de verhouding van bloedgassen. Bij een langdurig beloop van bronchiale astma is er een afname van het gehalte aan opgeloste zuurstof en een lichte toename van kooldioxide. Dergelijke veranderingen duiden op de aanwezigheid van uitgesproken hypoxie of zuurstofgebrek van cellen in het lichaam.
- Spirometrie. Weerspiegelt indicatoren van externe ademhaling. Evaluatie van geforceerde uitademing en algemene indicatoren van longcapaciteit helpen om aanhoudende bronchiale obstructie in het lichaam te identificeren, wat leidt tot een verandering in de parameters van de ademhalingsfunctie van de longen. De afname van deze parameters wordt geschat als een percentage van de leeftijdsnorm.
- Scarificatietesten uitvoeren. Ze helpen om alle mogelijke allergenen te identificeren die de ontwikkeling van bronchiale obstructie bij een kind veroorzaken. De studie wordt alleen uitgevoerd door een allergoloog. De test is alleen mogelijk voor baby's ouder dan vijf jaar.
- Röntgenfoto van de borst. Het helpt om de secundaire tekenen van bronchiale obstructie vast te stellen: verhoogde luchtigheid van de longen en een verandering in de diameter van grote bronchiën.
- Bronchoscopie. Het wordt in een beperkt aantal gevallen gebruikt, voornamelijk voor differentiële diagnostiek om soortgelijke voorkomende ziekten, zoals bronchiale astma met symptomen van bronchiale obstructie, uit te sluiten.
Complicaties
De ontwikkeling van bijwerkingen van bronchiale astma hangt van veel factoren af. De belangrijkste daarvan zijn tijdige diagnostiek en correct voorgeschreven behandeling. Bij een onvoldoende gekozen therapieregime kan een kind tal van nadelige gevolgen van de ziekte ervaren.
Een van de meest frequent gemelde complicaties bij bronchiale astma:
- Ontwikkeling status asthmaticus.
- Plotseling optreden van symptomen acuut respiratoir falen.
- Spontane pneumothorax... In deze toestand treedt een breuk op van de capsule die de buitenkant van de longen bedekt. Deze aandoening treedt meestal op tijdens een ernstige aanval.
- Schokken opbouwen... De ontwikkeling van acuut respiratoir falen leidt tot een sterke daling van de bloeddruk. Deze toestand is buitengewoon ongunstig en vereist dringende behandeling en ziekenhuisopname in een ziekenhuis.
- Longontsteking... Het verschijnt wanneer de bacteriële flora zich bij het ontstekingsproces voegt. Het wordt gekenmerkt door een vrij ernstig beloop. Antibiotica zijn nodig om de symptomen te elimineren.
- Emfyseem van de longen... Ontwikkelt bij astmapatiënten met ervaring. Het wordt gekenmerkt door een verhoogde luchtvulling van het longweefsel. Tegelijkertijd wordt de ademhalingsfunctie van de longen aanzienlijk verminderd, wat leidt tot het optreden van symptomen van ademhalingsfalen.
- Vorming van cardiovasculair falen... Het is een buitengewoon ongunstige complicatie. Deze aandoening vereist de benoeming van verschillende soorten medicijnen tegelijk, inclusief hartglycosiden.

Behandeling
Volgens klinische richtlijnen voor de behandeling van astma moet de therapie voor verschillende vormen van de ziekte stapsgewijs plaatsvinden. Moderne medische normen voorzien in het geleidelijk voorschrijven van geneesmiddelen.
De selectie van de benodigde medicijnen wordt alleen uitgevoerd na een uitgebreid onderzoek van het kind. Voordat u de benodigde inhalatoren of tabletten kiest, moet u de vorm van bronchiale astma nauwkeurig identificeren en de ernst van de ziekte bepalen.
Een kind met bronchiale astma wordt behandeld door een longarts. Bij een allergische vorm moet een kind aan een allergoloog worden getoond. Deze arts zal u helpen bij het ontwerpen van een meer gepersonaliseerde behandeling op basis van uw immuunsysteem.

Behandeling in een longkliniek wordt alleen uitgevoerd in moeilijke gevallen van de ziekte. Bij een mild beloop zijn regelmatige bezoeken aan de kliniek en poliklinische consulten met artsen voldoende.
Behandeling van bronchiale astma omvat verschillende basisprincipes:


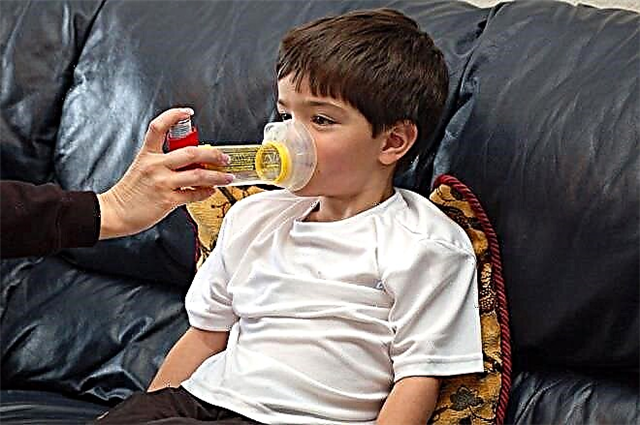
- Benoeming van symptomatische remedies. In dit geval worden medicijnen alleen tijdens een aanval gebruikt om de acuut opkomende nadelige symptomen van de ziekte te elimineren. Meestal worden voor deze doeleinden verschillende inhalatoren gebruikt.

- Selectie van basistherapie. Deze middelen zijn al bestemd voor permanente toelating. Ze helpen nieuwe aanvallen te voorkomen en het verloop van de ziekte te verbeteren. De controle van de effectiviteit van medicijnen wordt uitgevoerd met behulp van spirometrie. Thuis is een speciaal draagbaar apparaat - een piekstroommeter - perfect voor dit doel.
- Eliminatie van alle soorten allergenen uit het dagelijks leven. Naleving van een hypoallergeen dieet, het gebruik van speciaal beddengoed en beperkingen op het spelen met knuffels zullen nieuwe aanvallen en de ontwikkeling van statusastma helpen voorkomen.
- Gebruik van speciale luchtbevochtigers. Deze apparaten helpen om een optimaal binnenklimaat te creëren. Te droge lucht irriteert de luchtwegen en veroorzaakt ademhalingsproblemen en nieuwe astma-aanvallen.

- Het gebruik van hoestwerende en slijmoplossende geneesmiddelen. Deze fondsen helpen om een uitgesproken hackhoest te elimineren. Als het kind geen allergieën heeft, zijn medicinale kruiden ook geschikt: klein hoefblad, tijm, calendula en anderen. Kruidengeneeskunde mag alleen worden gebruikt na overleg met een arts.
- Games met dieren beperken. Voor een peuter die aan bronchiale astma lijdt, is het het beste om thuis geen harige vrienden te maken. Dierenhaar en pluisjes kunnen de gezondheid van een kind nadelig beïnvloeden en nieuwe aanvallen veroorzaken.


- Regelmatige desinfectiebehandeling. Het bezoek van het kind moet dagelijks worden schoongemaakt. Gebruik hiervoor geen bijtende en te agressieve chemicaliën. Het is beter om wasmiddelen te kiezen die geen uitgesproken aromatische toevoegingen bevatten. De beste optie zijn huishoudelijke chemische producten met speciale veiligheidsmarkeringen, zelfs in kinderkamers.

- Versterking van het immuunsysteem. Hiervoor zijn actieve wandelingen in de frisse lucht, oefentherapiecomplexen, ademhalingsoefeningen en verschillende verhardingen perfect. Het kind moet vanaf de eerste jaren van zijn leven goed worden getemperd. Tempereren moet regelmatig zijn. Het complex van deze maatregelen zal helpen om de verzwakte immuniteit van de baby te versterken, waardoor astma-aanvallen in de toekomst zullen worden verminderd.

Drugs therapie
Als basisbehandeling worden verschillende groepen medicijnen gebruikt. Onder hen:
- Mastcelmembraanstabilisatoren. Helpt bij het verminderen van de hoeveelheid pro-inflammatoire biologisch actieve stoffen die verschijnen tijdens allergische ontstekingen. Het effect treedt niet meteen op. Het duurt gewoonlijk 14 dagen tot enkele maanden om het effect te bereiken. Deze medicijnen zijn onder meer: ketotifen, kromogen, cromohexane, nedocromil, intal en anderen.
- Antihistaminica. Ze helpen oedeem uit gladde spiercellen van de bronchiën te elimineren. Dit helpt de sputumafscheiding te verbeteren en ontstekingen te verminderen. Voorgeschreven door een allergoloog. Geschikt voor de bestrijding van bronchiale astma: Suprastin, Loratadin, Zyrtec, Claritin en anderen.
- Hormonaal. Voorgeschreven voor ernstig astma, evenals in gevallen waarin het vorige therapieregime niet effectief was. Ze hebben een uitgesproken ontstekingsremmend effect. Langdurig gebruik kan bijwerkingen veroorzaken. Ze kunnen worden voorgeschreven in de vorm van inhalatoren of in tabletten (voor ernstige gevallen).
Voor symptomatische behandeling en eliminatie van ongunstige, acuut ontstane symptomen van bronchiale obstructie worden geneesmiddelen met bronchilitische werking gebruikt. Ze helpen bronchiale spasmen snel te elimineren en de ademhaling te verbeteren.
Deze middelen worden voorgeschreven als aërosolen, die worden geproduceerd in de vorm van verschillende inhalatoren, afstandhouders en vernevelaars. Ze helpen om het actieve ingrediënt zo snel en efficiënt mogelijk te verdelen. De kleinste deeltjes van het geneesmiddel bereiken de bronchiën in de kortst mogelijke tijd. Meestal wordt het effect bereikt binnen de eerste 5 minuten vanaf het moment van gebruik.

De volgende groepen medicijnen hebben een bronchusverwijdend effect:
- Adrenomimetica. Ze blokkeren adrenerge receptoren, die zich op het oppervlak van bronchiën bevinden. Ze kunnen kort en verlengd zijn. Op salbutamol gebaseerde medicijnen elimineren bronchiale spasmen in 5-10 minuten. Foradil, Serevent en Valmax helpen bij het verlichten van luchtwegobstructie gedurende 10-12 uur.
- Anticholinergica. Ze hebben een uitgesproken effect. Kan systemische bijwerkingen veroorzaken. De bloeddruk wordt vaak ernstig verlaagd. Deze omvatten: Atropine, Atrovent, Platyphyllin en anderen.
- Xanthines. Geen favoriete medicijnen. Ze worden alleen voorgeschreven als de eerder geselecteerde therapie niet effectief is. Ze worden vaak gebruikt in gecombineerde regimes voor de behandeling van bronchiale astma. Deze omvatten: theophyllines, Euphyllin en anderen.
- Gecombineerd. Door de combinatie van anticholinergica en adrenerge agonisten kunt u een snel effect bereiken en dit langdurig behouden. Deze omvatten: Berodual, Ditek, Intal plus, Symbicort, Seretid en anderen. Voorgeschreven voor 1-2 inhalaties per dag. Bij langdurig gebruik kan dosisaanpassing of vervanging door andere geneesmiddelen nodig zijn.
Eetpatroon
Voedingstherapie speelt een belangrijke rol bij de behandeling van bronchiale astma. De voeding is van bijzonder belang voor de allergische vorm. Om te voorkomen dat het kind nieuwe aanvallen van de ziekte krijgt, moet hij regelmatig een hypoallergeen dieet volgen. Het is ontwikkeld door de Union of Pediatricians voor de behandeling van verschillende ziekten waarbij de neiging bestaat om allergische reacties te ontwikkelen.

Baby's die aan bronchiale astma lijden, moeten sterk allergene voedingsmiddelen volledig uit hun dieet verwijderen. Deze omvatten:

- Rood vlees en gevogelte.
- Tropische vruchten.
- Groenten en fruit in gele, oranje en rode kleuren.
- Zeevruchten en zeevis.
- Citrus.
- Honing.
- Chocolade.
- Snoepjes en koolzuurhoudende dranken.
- Geproduceerd voedsel met een hoog gehalte aan kruiden, conserveermiddelen en kleurstoffen.
Bij baby's met lactase-intolerantie kan een aanval van bronchiale astma optreden na het nuttigen van gefermenteerde melkproducten en koemelk. In dergelijke gevallen is het beter om over te schakelen op geitenwrongel en kaas. Deze voedingsmiddelen zijn veiliger voor uw astmatische baby.
Het optimale dieet voor een kind met astma moet hypoallergeen eiwitrijk voedsel, granen en voldoende vezels bevatten. Geschikte eiwitten zijn: kipfilet, konijn, kalkoen (als je niet allergisch bent voor kippeneieren). Voor een bijgerecht kun je pap, aardappelpuree of bloemkool koken.
Alle granen kunnen in het kinderdieet worden opgenomen. Beperkingen kunnen alleen worden gemaakt met gerst en havermout in geval van glutenintolerantie. Alle witte en groene groenten en wortels zijn geschikt als vezel. Het dessert kan appels en peren zijn. Probeer groene variëteiten te kiezen die worden geteeld in de regio waar u woont.


Voorbodes van een aanstaande aanval
Voordat een sterke plotselinge verslechtering van het welzijn begint, ontwikkelt het kind enkele grenssymptomen. Ze worden ook wel "aura" genoemd. Voordat een astmatische aanval zich ontwikkelt, kan een kind last krijgen van ernstig niezen, keelpijn en een loopneus.
De angst van de baby neemt toe. In sommige gevallen zelfs paniek. Het gedrag van het kind kan veranderen. Hij wordt stiller, weigert contact te maken. Veel kinderen proberen in hun eigen kamer te zijn, omdat het hen meer gemoedsrust geeft.
Het verschijnen van een droge hoest duidt op de overgang van de borderline-staat naar een echte aanval. In de komende uren verergeren alle symptomen. De hoest begint te groeien en er verschijnen talrijke droge piepende ademhaling en kortademigheid neemt ook toe.
Na een paar uur ontwikkelt het kind een sterke hartslag en neemt de algemene zwakte toe.

Spoedeisende zorg voor een aanval
Ouders moeten weten wat ze moeten doen en hoe ze hun baby kunnen helpen om met een plotselinge achteruitgang om te gaan. Gebruik hiervoor de volgende tips en een algoritme van acties:

- Laat uw kind niet alleen als de eerste tekenen van bederf optreden. Een oudere baby moet worden gevraagd wat hem zorgen baart en waar het pijn doet.
- Let op of het kind kortademig is. Om dit te doen, tel het aantal ademhalingen in één minuut. Dit beoordelen is heel eenvoudig: observeer de beweging van de ribben terwijl u ademt. Als het aantal ademhalingen meer dan 20 per minuut is, geeft dit aan dat de baby kortademig is.
- Help uw baby om in een comfortabele positie te komen. Plaats uw kind niet op de rug als het ademen onaangenaam is. Deze situatie kan de ontwikkeling van een aanval alleen maar verergeren.
- Zorg voor luchtstroom. Als de kamer te benauwd is, zet dan een raam of raam open. Probeer te voorkomen dat het kind op dit moment verkouden wordt.
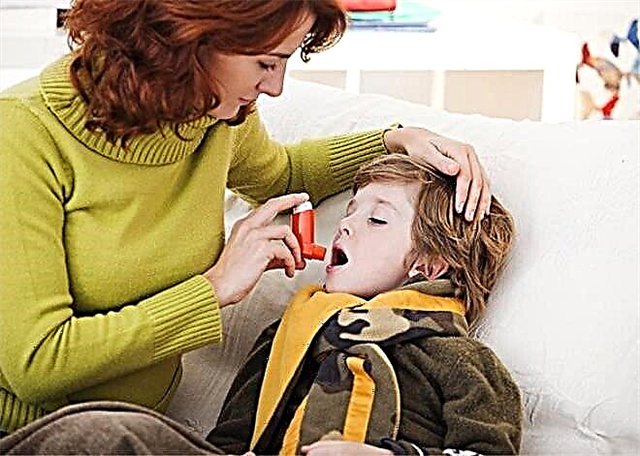
- Gebruik de door uw arts aanbevolen inhalator om de symptomen te verlichten. Meestal worden medicijnen gebruikt om aanvallen te verlichten, die een snel effect hebben. Hiervoor worden vaak inhalatoren op basis van salbutamol gebruikt.
- Als de baby ondanks het gebruik van de medicatie kortademig blijft, er is een uitgesproken cyanose van de nasolabiale driehoek en een merkbare daling van de bloeddruk, dan is dit een reden om een ambulance te bellen.
- Gebruik niet 3-4 of meer inhalaties tegelijk om een effect te bereiken. Dergelijk irrationeel gebruik kan alleen leiden tot de ontwikkeling van een gevaarlijke aandoening waarvoor ziekenhuisopname van de baby in een ziekenhuis vereist is. Grote doses adrenerge agonisten blokkeren receptoren, waardoor de bronchiën verder niet volledig werken. Om dit effect te elimineren, kan intraveneuze toediening van hormonen nodig zijn.
Rehabilitatie
Het uitvoeren van revalidatiemaatregelen in de interictale periode zal het beloop van de ziekte verbeteren en zal ook de prognose aanzienlijk beïnvloeden. Als bronchiale astma voor de eerste keer bij een baby werd geregistreerd en lange tijd slechts in een milde loop verliep, zal competente revalidatie praktisch tot herstel leiden en in sommige gevallen zelfs de diagnose verwijderen.
Rehabilitatiemaatregelen zijn onder meer:
- ademhalingsoefeningen;
- massotherapie;
- fysiotherapie-technieken (behandeling met ultrageluid, speleocamera's, fonoforese, hydrotherapie, magneettherapie, elektroforese met medicinale bronchodilatatoren en andere);
- Spa behandeling;
- een reeks therapeutische fysieke oefeningen.
Al deze methoden samen helpen om een uitgesproken therapeutisch effect te bereiken. Om een stabiele remissie van bronchiale astma te bereiken, moet de revalidatie regelmatig worden uitgevoerd, gedurende de hele periode zonder exacerbaties. Voor elke baby wordt een individueel schema van revalidatiemaatregelen opgesteld. De efficiëntiecontrole wordt beoordeeld met spirometrie en andere tests.

Longsanatoria
Het versterken van het immuunsysteem en het zuiveren van de bronchiën zijn belangrijke componenten van de basisbehandeling en revalidatie van bronchiale astma. Rusten met een kind in een longsanatorium is een uitstekende optie om de gezondheid te verbeteren. U kunt op elk moment van het jaar op vakantie gaan. De keuze voor een sanatorium moet gebaseerd zijn op het profiel van de geleverde diensten.


In Rusland zijn er veel verschillende kuuroorden die betrokken zijn bij de behandeling en revalidatie van baby's met bronchiale astma. Meestal bevinden ze zich in de directe nabijheid van de zee of in de prachtige dennenbossen. De lucht op dergelijke plaatsen heeft een uitgesproken therapeutisch effect op het ademhalingssysteem. Vouchers voor pulmonaire sanatoria zijn meestal bedoeld voor 21 dagen.
Kleine patiënten met een handicap als gevolg van bronchiale astma met ernstige bronchiale obstructie kunnen gratis accommodatie en behandeling krijgen in dergelijke gezondheidscentra. Meestal worden vouchers elk jaar uitgegeven. Tijdens de behandeling in een sanatorium verbeteren de externe ademhalingsindicatoren van het kind en wordt de immuniteit hersteld.

Preventie
Om ervoor te zorgen dat het kind geen nieuwe aanvallen van de ziekte krijgt, moeten enkele eenvoudige aanbevelingen worden gevolgd:
- Regelmatig gebruik van goed geselecteerde inhalatoren om aanvallen te beheersen.
- Naleving van een hypoallergeen dieet.
- Dagelijkse natte reiniging van de kinderkamer uitvoeren.
- Zorgvuldige selectie van beddengoed, matrassen, kussens en dekens. Ze mogen niet gemaakt zijn van materialen die allergische reacties bij de baby kunnen veroorzaken.
- Implementatie van rehabilitatiemaatregelen in de interictale periode.
- Eliminatie van alle mogelijke allergenen uit het dagelijks leven.
- Regelmatige bezoeken aan een longarts en allergoloog.